Основы сексологии. У.Мастерс, В.Джонсон, Р.Колодни.Глава 6. Предупреждение беременности и аборт• Для чего надо применять противозачаточные средства? • Оценка эффективности и безопасности разных методов контрацепции • Методы предупреждения беременности • Противозачаточные таблетки (оральные контрацептивы) На чем основано действие оральных контрацептивов Побочные действия и безопасность Воздействие противозачаточных таблеток на сексуальность Благотворные воздействия противозачаточных таблеток • Внутриматочные противозачаточные средства Побочные действия и безопасность Действие ВМС на сексуальную сферу Побочные действия и безопасность Как действуют шеечные колпачки Побочные действия и безопасность Как пользоваться презервативами Побочные действия и безопасность Как пользоваться презервативами Побочные действия и безопасность Побочные действия и безопасность Эффективность физиологических методов Воздействие физиологических методов на сексуальность • Другие противозачаточные методы (прерванный половой акт, спринцевание, кормление грудью) • Способы прерывания беременности • Таблетки "На следующее утро" Кто прибегает к абортам? Социологические аспекты Психологические аспекты аборта • Психологические аспекты применения противозачаточных средств Новые направления в контрацепции для мужчин Новые направления в контрацепции для женщин • Чем кончаются нежелательные беременности ? • Почему США отстают в разработке противозачаточных средств? Без применения противозачаточных средств 80-90% женщин с нормальной фертильностью забеременели бы в течение первого года половой жизни (Ross, 1989). Многие молодые американки пользуются противозачаточными таблетками, однако среди тех, кому за 30, они значительно менее популярны, а женщины старше 35 лет практически не прибегают к ним (Potts, 1988; Kaeser, 1989). Несмотря на то, что за последнее десятилетие популярность презервативов значительно возросла (поскольку они в известной мере предохраняют от болезней, передающихся половым путем, в частности от СПИДа), многие даже образованные люди не имеют элементарных представлений о том, как ими правильно пользоваться (Richwald et al, 1988; Pugh, 1989; Vaeller, 1989). По данным исследования, проведенного в масштабах всей страны, спермициды гораздо менее надежны, чем многие другие противозачаточные средства (Jones, Forrest, 1989). Неверующие женщины прибегают к абортам чаще, чем религиозные; среди последних католички не отличаются по частоте абортов от неверующих американок, тогда как частота абортов среди протестантов и представительниц иудейского вероисповедания ниже (Henshaw, Silverman, 1988). Многие люди либо не прибегают к противозачаточным средствам, либо применяют их неправильно, либо используют такие средства лишь эпизодически. Те, кто полагаются в этом вопросе на удачу, играют в довольно рискованную игру, в чем многие из них и убеждаются к собственному удивлению. Другие полагаются на такие ненадежные средства, как спринцевание, использование пленки для продуктов или тампонов. Вопреки распространенному мнению оргазм у женщины вовсе не обязателен для того, чтобы произошло зачатие, а проведение полового акта стоя со скрещенными пальцами никак не помешает сперматозоиду добраться до яйцеклетки. Еще не так давно во многих штатах реклама и продажа противозачаточных средств запрещались, аборты были незаконны, а способы предохранения от беременности – ненадежны. Поворотным пунктом послужил процесс семьи Гринсуолд против штата Коннектикут, после которого в 1965 г. был снят запрет на продажу противозачаточных средств. Времена заметно изменились, и теперь в распоряжении граждан оказалось множество различных противозачаточных средств, каждый из которых имеет свои достоинства и недостатки (табл. 6.1). Пытаясь сделать осознанный выбор, люди задаются множеством вопросов: для чего вообще надо применять противозачаточные средства? На чем основано действие того или другого метода? Насколько он эффективен? Каков риск для здоровья? Какое действие данный способ может оказать на мою сексуальность? Что можно сделать, если я уже забеременела? На последующих страницах мы попытаемся рассмотреть некоторые из упомянутых проблем и описать имеющиеся в настоящее время способы регуляции рождаемости. Таблица 6.1 Методы предупреждения беременности, используемые современными американками в сексуально активном возрасте (от 18 до 44 лет)
В эту группу не входят беременные; женщины, стремящиеся забеременеть; а также женщины, пережившие гистерэктомию или бесплодие. С изменениями по Forrest, Fordyce, 1988. Для чего надо применять противозачаточные средства?Тактика регуляции рождаемости, применяемая индивидуумом или данной парой, зависит от возраста людей, их планов на будущее, от того, состоят ли они в браке или просто встречаются, от финансового положения, религиозных убеждений, отношения к сексу, состояния здоровья и предшествующего опыта. Решение в этом вопросе каждый принимает сам. Главная цель применения противозачаточных средств – предупреждение нежелательной беременности. Нежелательная беременность может вызвать не только отрицательные эмоции, она может быть опасной для здоровья и поставить в серьезное финансовое положение. Именно такая ситуация характерна для подростков и женщин старше 35 лет; в эти периоды жизни беременность сопряжена с наиболее высоким риском для здоровья и часто нежелательна по социальным и экономическим причинам. Из 1,2 млн. девочек-подростков, ежегодно беременеющих в США, более 400 000 делают аборты (Henshaw, O'Reilly, 1983). Многие бросают школу и заключают поспешные браки, часто кончающиеся разводом; вероятность получить хорошую работу для матери-одиночки очень мала и в конечном итоге такие женщины оказываются вынужденными жить на пособие (Furstenberg, 1983). Девушки, решившиеся растить ребенка в одиночку или с помощью родных, нередко убеждаются в том, что это труднее, чем им представлялось. В любом возрасте неожиданная беременность может нарушить планы, связанные с карьерой, а прерывание беременности или выращивание ребенка сопряжено со значительными затратами. Нельзя забывать и об эмоциональном аспекте нежелательной беременности. Досада на собственное безрассудство, чувство вины, раздражения или беспомощности могут создать напряженность или даже разрушить прежние отношения между партнерами или создать в дальнейшем сексуальные проблемы. Разумеется, существуют и другие причины для применения противозачаточных средств, в том числе желание рожать детей через определенные промежутки времени, ограничить размеры семьи, избежать возможных генетических заболеваний или врожденных дефектов, добиться определенного положения в обществе и т.д. Кроме того, противозачаточные средства позволяют людям получать сексуальное наслаждение, не думая о нежелательных последствиях полового акта. В мире ограниченных природных ресурсов, в котором перенаселенность оказывает влияние на политику и психологию людей, а проблемы окружающей среды вызывают очень серьезное беспокойство в обществе, ограничение рождаемости имеет, помимо всего прочего, важные социальные и философские аспекты. И, наконец, сегодня люди предпочитают пользоваться презервативами и спермицидами по причинам, не имеющим никакого отношения к регуляции рождаемости. Дело в том, что эти противозачаточные средства до некоторой степени предохраняют от заражения многими болезнями, передающимися половым путем, в том числе от ВИЧ – вируса, вызывающего СПИД. Оценка эффективности и безопасности разных методов контрацепцииРешение об использовании того или иного метода контрацепции зависит главным образом от двух факторов: от того, насколько хорошо этот метод действует (от его эффективности) и от того, не наносит ли его применение вред здоровью (от его безопасности) ( Выбор того или иного метода зависит еще и от того, насколько он дорог, эстетичен и удобен.). Оценить каждый метод по этим двум параметрам достаточно сложно. Ни одно противозачаточное средство не может быть во всех отношениях самым хорошим или самым безопасным. При оценке эффективности и безопасности следует помнить, что информация, исходящая из различных источников, может быть необъективной. Например, средства массовой информации охотно сообщают о действительной или предполагаемой опасности применения какого-либо противозачаточного средства. Но при этом сведения излагаются в нескольких строках в газете или втискиваются в менее чем 60 с эфирного времени теле– или радиопередачи. Научная точность нередко утрачивается вследствие чрезмерного упрощения, неверного истолкования и необоснованных выводов. Вдобавок следует упомянуть, что большая часть исследований, касающихся эффективности и безопасности противозачаточных средств, финансируется фармацевтическими компаниями, которые их выпускают. Совершенно очевидно, что эти компании стремятся представлять свою продукцию наилучшим образом, чтобы повысить на нее спрос. Наконец, не все научные исследования касаются лично вас. Ваше внимание должны привлечь лишь те из них, в которых речь идет о людях вашего возраста, близких вам по культуре и социально-экономическому статусу. Например, 22-летняя незамужняя американка вряд ли должна интересоваться данными, полученными в результате обследования 35-летних замужних женщин Китая. Следует также представлять себе различные аспекты эффективности. Во-первых, важно различать теоретическую и фактическую эффективность. Теоретическая эффективность отражает возможность данного метода при абсолютно правильном и последовательном его применении, без ошибок или небрежности со стороны использующего данное средство человека. А фактическая эффективность – это то, с чем мы имеем дело в реальной жизни, когда непоследовательное или неправильное применение ("ошибки пользователя") накладываются на несовершенство самого метода ("ошибки метода"). Если, например, у какой-нибудь пары, отправившейся на природу на целую неделю, кончились презервативы, но половые сношения тем не менее продолжаются, то возникшую в результате беременность нельзя относить на счет несовершенства метода. Но если женщина забеременела, несмотря на то, что при каждом сношении она применяла, например, противозачаточную пенообразующую пасту в точном соответствии с инструкциями, то ее беременность расценивается как ошибка метода. Во-вторых, установлено, что эффективность большинства противозачаточных средств тем выше, чем дольше данный индивидуум применяет данное средство. Иными словами, по мере накопления опыта фактическая частота неудач снижается и приближается к их теоретической частоте. (Фактическая эффективность большинства наиболее популярных противозачаточных средств в первый год применения представлена в табл. 6.2.) Таблица 6.2 Типичная частота неудач в первый год применения различных методов контрацепции1 (по Jones, Forrest, 1989, с изменениями)
Эти данные стандартизованы по возрасту, расовой принадлежности и семейному положению женщин; в них внесена поправка, учитывающая возможность случаев сокрытия абортов. В-третьих, эффективность почти любого нехирургического метода контрацепции варьирует в зависимости от того, применяет ли его данная пара для предупреждения беременности или для ее отсрочки. Во втором случае частота неудач обычно на 50-100% выше, поскольку при этом, по всей вероятности, метод применяется менее последовательно (Ryder, 1973). Оценка надежности противозачаточных средств сопряжена и с другими трудностями. Во-первых, данные разных исследователей о частоте побочных эффектов нередко сильно расходятся. Их результаты зависят от выбора контрольных групп, характеристики изучаемых популяций (возраст, состояние здоровья, социально-экономическое положение), а также от использованных методов (анкеты для самостоятельного заполнения, личные интервью, лабораторное тестирование). Во-вторых, проблема надежности в известной мере относительна: насколько важно избежать беременности? Представляются ли побочные эффекты данного противозачаточного средства более серьезными, чем риск беременности и родов, или же они менее важны? В какой мере риск, связанный с применением данного метода контрацепции, сопоставим с другими угрозами здоровью (например, возможности злокачественного новообразования или гипертонии) или опасностями, подстерегающими нас в повседневной жизни? Этих вопросов мы коснемся подробнее при рассмотрении надежности и побочных воздействий каждого отдельного противозачаточного средства. Методы предупреждения беременностиГормональные контрацептивы (противозачаточные таблетки)
Противозачаточные таблетки, появившиеся в 1960 г., произвели переворот в практике предупреждения беременности во всем мире. Миллионы женщин восторженно приняли этот удобный и эффективный способ предупреждения беременности, однако не прошло и 10 лет, как стали появляться сообщения о серьезных побочных действиях этих таблеток, и их популярность значительно снизилась. Что же нам известно об этих таблетках теперь после более чем 30-летних наблюдений? В настоящее время применяют оральные контрацептивы двух типов: комбинированные препараты, содержащие синтетический эстраген и эстрогеноподобное синтетическое вещество, называемое прогестогеном, и минитаблетки, состоящие из небольшой дозы прогестогена. Здесь мы будем говорить о комбинированных препаратах (если нет специальных оговорок), поскольку они используются чаще всего. Наиболее популярны в настоящее время (85% всех оральных контрацептивов, используемых в Европе и Америке) комбинированные препараты с низким содержанием эстрогена. Эстрогена в них примерно в 4 раза, а прогестагена в 10 раз меньше, чем в прежних противозачаточных таблетках. Благодаря низкому содержанию гормонов они вызывают меньше неприятных побочных эффектов; кроме того, считается, что вероятность возникновения серьезных осложнений при их приеме ниже, чем при использовании более ранних таблеток с высоким содержанием гормонов (Wharton, Blackburn, 1988; Mishell, 1989). У некоторых комбинированных препаратов с низким содержанием эстрогена доза гормонов во всех таблетках упаковки одинаковая; у других препаратов (их называют многофазными) содержание гормонов в таблетках варьирует, так что в разные фазы менструального цикла следует принимать различные таблетки. Например в двухфазных препаратах содержание прогестагена в пилюлях, принимаемых в середине цикла, вдвое выше, чем в остальных; трехфазные таблетки делятся на три группы, различающиеся по содержанию гормонов. Женщины, использующие многофазные оральные контрацептивы, должны помнить, что нарушение последовательности приема таблеток может значительно понизить их эффективность.
Противозачаточные таблетки выпускаются разными фирмами и в разных упаковках; в каждой упаковке имеется вкладыш с описанием способа применения и возможных побочных действий. На чем основано действие оральных контрацептивовОральные контрацептивы препятствуют зачатию, блокируя нормальный цикл секреции гипофизом фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛСГ) гормонов и предотвращая тем самым овуляцию (рис. 6.1). Имеющийся в таблетках про-гестоген затрудняет имплантацию, подавляя развитие слизистой матки; кроме того, он вызывает сгущение слизи, содержащейся в шейке, что затрудняет продвижение сперматозоидов.
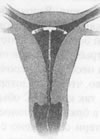
Рис. 6.1 Изменения уровня сывороточного гонадотропина в течение менструального циклаА. Женщины, не принимающие оральных контрацептивов. Б. Женщины, принимающие комбинированные таблетки. Применение и эффективностьОральные контрацептивы принимают по одной таблетке в течение 21 дня, начиная с 5-го дня менструального цикла (т.е. спустя 4 дня после начала менструации). Некоторые фирмы помещают в упаковку 7 нейтральных не содержащих гормон таблеток (обычно другого цвета), которые женщина продолжает ежедневно принимать, чтобы завершить цикл; если таких "пустых" таблеток в упаковке данного препарата нет, женщина должна помнить, что через неделю ей следует вновь начать прием контрацептива. Мультифазные таблетки различаются по цвету и содержанию гормонов. Если в какой-то день женщина забыла принять таблетку, то на следующий день ей надо принять две сразу. Если она пропустила два дня, то как только она вспомнит об этом, необходимо принять две таблетки и еще две на следующий день, после чего продолжать принимать ежедневно по одной таблетке. Поскольку велика вероятность, что при указанных обстоятельствах действие таблеток будет нарушено и женщина окажется "незащищенной", в этом цикле ей следует прибегать к каким-нибудь дополнительным мерам. Если прием таблеток был нарушен более двух раз подряд или трижды на протяжении одного цикла, женщине следует совсем прекратить прием таблеток и до конца данного цикла применять какой-либо другой метод контрацепции. Она может вновь перейти на таблетки в начале следующего менструального цикла. В случае задержки менструации необходимо продолжать пользоваться выбранным ею другим методом и, прежде чем вновь перейти на таблетки, пройти тест на беременность. Противозачаточные таблетки – наиболее эффективный нехирургический метод предупреждения беременности. При регулярном приеме оральных контрацептивов частота беременностей составляет 1 на 200 женщин в год. Типичная частота неудач с учетом тех женщин, которые иногда забывают принимать таблетки, несколько выше 3-6%. Минитаблетки (их следует принимать ежедневно, даже во время менструации) менее эффективны, чем комбинированные препараты. При очень аккуратном приеме частота неудач составляет 1-2% в год. Фактически, с учетом пропусков в приеме среди 100 женщин, принимающих мини-таблетки в течение года, шанс забеременеть имеют 5-10. Побочные действия и безопасностьПротивозачаточными таблетками в настоящее время пользуются свыше 180 млн. женщин по всему миру и именно эти препараты изучают более интенсивно, чем какие-либо другие. Несмотря на регулярно появляющиеся в печати панические статьи, имеющиеся на сегодняшний день данные свидетельствуют о том, что оральные контрацептивы приносят здоровью многих женщин больше пользы, чем вреда. Нет, например, убедительных доказательств того, что противозачаточные таблетки служат причиной раковых заболеваний (Drill, 1975; Lipsett, 1977; Rinehart, Piotrow, 1979; Kols et al., 1982); напротив, есть свидетельства, что они снижают частоту рака яичников (Newhouse et al., 1977; Centers for Disease Control, 1983) и слизистой матки (Weiss, Sayvetz, 1980; Kaufman et al., 1980; Centers for Disease Control, 19833)1. Кроме того, у женщин, принимающих противозачаточные таблетки, вероятность развития доброкачественных (нераковых) опухолей молочной железы в 4 раза ниже, чем у тех, кто не пользуется этими таблетками; вероятность развития кист яичников ниже в 14 раз, вдвое ниже вероятность ревматического артрита и на две трети – вероятность железодефицитной анемии (Org, Rosenfeld, Landman, 1980). Необходимо сделать два замечания: 1) первые противозачаточные таблетки с высоким содержанием эстрогена действительно были запрещены, так как оказалось, что они вызывают рак матки; 2) поскольку некоторые типы злокачественных новообразований развиваются в течение нескольких десятков лет, нельзя утверждать, что комбинированные препараты неканцерогенны. Однако благодаря этим таблеткам в настоящее время ежегодно предотвращается свыше 2000 случаев заболевания раком эндометрия (Centers for Disease Control, 1983a). Описаны и другие благоприятные воздействия оральных контрацептивов. Многие женщины считают, что эти таблетки уменьшают кровопотерю при менструациях, делают их более регулярными и менее болезненными (Mishell, 1989). Иногда прием противозачаточных таблеток способствует исчезновению угрей (хотя в некоторых случаях угревая сыпь усиливается) и ослабляет предменструальные симптомы; показано, что воспаление тазовых органов – одна из серьезных причин бесплодия – среди женщин, принимающих таблетки, встречается вдвое ниже, чем среди тех, кто ими не пользуется (Wharton, Blackburn, 1988). Кроме того, есть основания полагать, что оральные контрацептивы способствуют повышению плотности костей, предупреждая тем самым истончение костной ткани (остеопороз), развивающееся у многих женщин после менопаузы (Mishell, 1989). Среди неприятных побочных эффектов, вызываемых таблетками, чаще всего отмечают тошноту, запор, болезненность молочных желез, небольшое повышение артериального давления, отеки и кожные высыпания (в том числе коричневые пятна на лице – хлоазмы). Возможны и другие побочные эффекты: прибавление или потеря веса, усиление выделений из влагалища и восприимчивости к влагалищным инфекциям. К менее распространенным, но более неприятным последствиям приема оральных контрацептивов относятся стойкая гипертензия, диабет, мигрени и – в редких случаях – желтуха или опухоли печени (Mishell, 1989). Прием таблеток во время беременности может привести к врожденным дефектам у ребенка (Nora, Nora, 1978; Kasan, Andrews, 1980). Самый серьезный риск, которому подвергаются женщины, принимающие противозачаточные таблетки, это риск нарушений в системе кровообращения. Возможны нарушения трех типов. Наиболее распространенное – образование тромбов в венах (обычно на ногах), которое в типичных случаях вызывает воспаление и отеки. Отрыв тромба и проникновение его с током крови в легкие или мозг грозит самыми серьезными последствиями вплоть до летального исхода. В 60-70 гг. частота этой патологии (примерно 1 на 100) у женщин, принимающих таблетки, в 2-4 раза превышала аналогичный показатель у женщин, не использующих оральные контрацептивы. Доза эстрогена в современных таблетках значительно ниже и эти проблемы возникают реже (Wharton, Blackburn, 1988). Такая же закономерность (понижение содержания эстрогена = понижение частоты заболевания) прослеживается и в отношении двух других форм расстройств кровообращения – инсультов и инфарктов. В ранних исследованиях было установлено, что оральные контрацептивы повышают вероятность инфаркта у курящих женщин и/или у женщин старше 35 лет (Mann, Inman, 1975; Jick et al., 1978; Rosenberg et al., 1980). Повышение частоты инсультов (кровоизлияние в мозг или закупорка мозговых сосудов) также регистрировалось многими авторами. На основании этих ранних данных женщинам старше 35 лет обычно не рекомендовалось пользоваться противозачаточными таблетками. В более поздних исследованиях было установлено, что прием комбинированных препаратов с низким содержанием эстрогена не повышает риск серьезных сердечно-сосудистых заболеваний у здоровых некурящих женщин моложе 45 лет. (Mann et al., 1987; Mishell, 1989; Upton, 1990). На протяжении нескольких десятилетий постоянно высказывались опасения, что таблетки могут повысить вероятность рака молочной железы, поскольку публикуемые время от времени данные были достаточно противоречивы и оставляли эту проблему открытой (Vessey, 1987; Johnson, 1989). Большинство авторов не выявили связи между противозачаточными таблетками и раком. Например, в одном недавнем исследовании не было обнаружено повышения частоты рака молочной железы у женщин, принимавших в течение многих лет противозачаточные таблетки, хотя в их семейном анамнезе фигурировала эта болезнь (Murray et al., 1989). Авторы другого исследования, проводившегося в течение 10 лет на 118 273 медицинских сестрах, пришли к заключению, что "широкое использование пероральных противозачаточных средств не сопровождается существенным повышением риска возникновения рака молочной железы (Romieu et al., 1989). Однако результаты некоторых других работ противоречат этому выводу (Kay, Hannaford, 1988; Miller et al., 1989). В 1989 г. Управление по контролю за качеством пищевых продуктов, медикаментов и косметических средств сформировало комиссию, которая должна была изучать все имеющиеся данные; комиссия пришла к выводу, что нет оснований вносить какие-либо изменения в практику применения противозачаточных таблеток или в указанные на вкладышах противопоказания (The New York Times, 6 января 1989). Комиссия отметила, что результаты немногочисленных исследований, указывающие на повышение вероятности рака молочной железы у женщин, принимающих оральные контрацептивы, не согласуются между собой, а сами исследования грешат множеством методических ошибок. (Исчерпывающее рассмотрение этих вопросов см. Wharton, Blackburn, 1988; Johnson, 1989.) Тем не менее, поскольку данных по отдаленным последствиям (спустя 20 лет и более) приема противозачаточных таблеток проведено не было, окончательных выводов об их влиянии на возникновение рака молочной железы делать пока нельзя. Из чисто практических соображений мы рекомендуем женщинам, матери или сестры которых страдали этим заболеванием, не пользоваться оральными контрацептивами, пока не будут получены более определенные данные. В заключение следует сказать несколько слов о безопасности пероральных противозачаточных средств. Безопасность – это не просто показатель, вычисляемый по определенной формуле. Например, женщину, имеющую частые половые сношения, таблетка в большей степени предохраняет от беременности, чем ту, у которой они редки. Хотя другие противозачаточные средства могут казаться "более безопасными", женщина часто предпочитает пойти на некоторый риск в отношении своего здоровья, чтобы обезопасить себя от нежелательной беременности. Другой пример относится к женщинам развивающихся стран, где риск умереть в период беременности и при родах гораздо выше, чем в странах с развитой системой здравоохранения. В такой ситуации, пользуясь оральными контрацептивами, даже с учетом всех побочных воздействий, женщина подвергает себя гораздо меньшему риску, чем вовсе не предохраняясь от беременности. Безопасность противозачаточных таблеток следует также рассматривать на фоне всех опасностей, которым человек подвергается каждодневно (автомобильные катастрофы или спортивные травмы). Среди 46 000 некурящих женщин моложе 35 лет, принимавших оральные контрацептивы в течение года, была зарегистрирована лишь одна смерть, причиной которой можно было считать таблетки (Royal College, 1977). Для сравнения: по данным статистики в такой же группе за такой же период времени в автомобильных катастрофах погибает 9 женщин. Подобную точку зрения подтверждают и результаты самого масштабного из проведенных в США исследований по перспективам на будущее для женщин, принимающих противозачаточные таблетки; они показали, что в общем и целом риск при этом минимален (Ramcharan, 1981). С учетом того обстоятельства, что в настоящее время широко распространены таблетки с низким содержанием эстрогена, вполне допустимо утверждение, что оральные контрацептивы значительно безопаснее, чем они были когда-либо прежде (Wharton, Blackburn, 1988; Mishell, 1989). Однако пользующиеся ими женщины должны помнить, что эти таблетки не защищают от ВИЧ – вируса, вызывающего СПИД. Воздействие противозачаточных таблеток на сексуальностьОценить действие, оказываемое таблетками на сексуальность, непросто. В прежних исследованиях обычно указывалось, что длительное применение таблеток отрицательно сказывается на ощущениях женщины (Masters, Johnsonm 1970; Herzberg et al., 1976). Влияние на сексуальность современных препаратов с низким содержанием эстрогена пока не проводилось. Существует немало чисто индивидуальных причин, по которым сексуальные чувства женщины могут усиливаться или ослабляться под действием таблеток. Некоторые из них имеют биологическую основу: у женщины с инфекционными заболеваниями влагалища прием таблеток может провоцировать вспышки и создавать сексуальные проблемы, а у женщины, подверженной схваткообразным болям перед менструацией и во время нее, хорошее самочувствие на фоне приема таблеток, напротив, может повысить сексуальную возбудимость и реактивность. Есть и психологические причины. Женщина, заранее ожидающая каких-то побочных воздействий таблеток на сексуальность, сама способствует их возникновению. Некоторые, особенно религиозные женщины, применяя оральные контрацептивы, испытывают чувство вины; другие разрываются между желанием иметь детей и необходимостью по каким-то причинам использовать таблетки. Довольно часто прием высоко эффективного орального контрацептива успокаивает, уменьшает страх перед беременностью и в результате может увеличить интерес к половому акту и получаемое от него удовольствие (ведь трудно наслаждаться чем бы то ни было, если вами владеет страх). Одна женщина сообщила нам: "После перехода на таблетки я стала получать больше удовольствия от секса. Менее чем через два месяца я впервые испытала оргазм во время полового акта" (из картотеки авторов). Кроме того, прием таблеток устраняет необходимость прерывать половой акт, усиливая ощущение непосредственности и близости, недостижимой при других способах контрацепции. Большинство женщин, пользующихся в настоящее время оральными контрацептивами, не отмечают существенных изменений в своем интересе к сексу, поведении или получаемом удовольствии. Примерно 10% считают, что таблетки повышают сексуальную возбудимость, но почти такой же процент женщин отмечают снижение интереса к сексу и своей реактивности. Благотворные воздействия противозачаточных таблетокСнижение вероятности рака яичников Снижение вероятности рака эндометрия Снижение вероятности доброкачественных опухолей молочной железы Снижение вероятности кист яичников Снижение вероятности воспалений тазовых органов Снижение вероятности ревматического артрита Снижение вероятности железодефицитной анемии Снижение вероятности внематочной беременности Повышение плотности костной ткани позвоночника Устранение предменструальных симптомов Внутриматочные противозачаточные средства Внутриматочное противозачаточное средство, или ВМС, это небольшое пластмассовое приспособление, которое через влагалище вводят в полость матки. К началу 1990-х гг. в США в продаже осталось только два вида ВМС: один (Progestasert), выделяющий прогестерон, и другой (Copper T380A), содержащий медь (рис. 6.2).
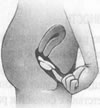
Аппликатор, содержащий ВМС, вводится в матку
ВМС размещается в полости матки
Аппликатор удаляется РИС. 6.2 Процедура введения ВМС
ВМС типа Progestasert и Paraguard, используемые в настоящее время в США. В середине 1980-х гг. главные производители ВМС ушли с рынка США, поскольку им было предъявлено много судебных исков по поводу инфекций верхних отделов женских половых путей, в частности инфекции маточных труб, известной как сальпингит, которая особенно опасна, так как повышает вероятность внематочной беременности, может привести к необратимому бесплодию или вызвать образование абсцессов, требующих хирургического вмешательства (Mishell, 1985). Первые ВМС теперь заменены значительно более надежными, однако популярность этих средств в США стала гораздо ниже, чем 10 лет назад. Хотя ВМС начали использовать в США лишь в последние 25 лет, их можно рассматривать как современное воплощение очень старой идеи. На протяжении многих веков арабские и турецкие погонщики верблюдов, зная, что в длительных переходах по пустыне от беременного животного мало проку, вводили в матку верблюда с контрацептивными целями гладкие камни. Первое ВМС для женщин представляло собой кольцо, сделанное из кишки шелковичного червя; оно появилось в 1909 г., но не привлекло к себе внимания. В конце 1920-х гг. приобрело некоторую популярность кольцо, созданное немецким врачом Графенбергом; оно было сделано из кишки козы и серебряной проволоки. Однако эти первые модели ВМС не имели успеха, так как довольно часто их применение приводило к возникновению сальпингита. К 1978 г. примерно 6% замужних женщин США, находившихся в репродуктивном возрасте, использовали ВМС, в скандинавских странах их применяли 20%, а в Китае – почти 50% женщин (Piotrow, Rmchart, Schmidt, 1979). По всему миру общее число женщин, применяющих ВМС, достигает 60 млн. Принцип действия ВМСКак именно ВМС оказывают свое действие – неизвестно. Прежде считали, что они препятствуют имплантации оплодотворенной яйцеклетки, вызывая локальную воспалительную реакцию. Теперь же полагают, что ВМС, кроме того, блокируют сперматозоид, не давая ему возможности оплодотворять яйцеклетку (Alvarez et al., 1988; Treiman, Liskin, 1988; Mishell, 1990). Полагают, что сперми-цидное действие оказывают лейкоциты в месте локального воспаления, поглощающие или повреждающие сперматозоид, прежде чем он доходит до яйцеклетки. Кроме того, ВМС, содержащие прогестерон, нарушают развитие эндометрия, делая имплантацию маловероятной. Применение и эффективностьВМС следует вводить в матку (рис. 6.2) лишь после того, как будет установлено, что женщина не беременна и что у нее нет хламидиоза, гонореи или других инфекций мочеполовых органов, поскольку эта процедура может вызвать выкидыш, а также способствовать продвижению патогенных бактерий в матку и маточные трубы. Обычно врач или медицинская сестра вводят ВМС после менструации, поскольку последняя служит вполне надежным признаком отсутствия беременности; однако делать это можно и в другое время. Неприятные ощущения, которые сопровождают введение ВМС, обычно кратковременны, но некоторые женщины предпочитают использовать при установке спирали анальгетики короткого действия. Прием 2-3 таблеток аспирина примерно за час до этой процедуры до некоторой степени снимает схваткообразную боль, поскольку аспирин понижает секрецию простагландинов. Женщине необходимо показать, как с помощью синтетической нити, свешивающейся из зева шейки, она может убедиться, что ВМС находится на месте. Если нить не обнаруживается или становится как бы длиннее, необходимо обратиться к врачу, потому что в результате сокращений матки ВМС может сдвинуться вниз и частично или полностью выпасть из матки. Выпадение ВМС, содержащих медь или прогестерон, происходит примерно у 7 из 100 женщин в год, причем в большинстве случаев в первые три месяца после введения (Treiman, Liskin, 1988; Cole, 1989). Несмотря на возможность выпадения (риск наиболее высок для молодых женщин и женщин, никогда не имевших детей), ВМС высоко эффективны. В целом ряде исследований установлено, что вероятность возникновения беременности среди женщин, использующих Copper T380A, ниже, чем 1 на 100 женщин в год, а среди использующих Progestasert – примерно 3 на 100 женщин в год (Cole, 1989). (Путем сопоставления данных об эффективности и числа абортов было установлено, что фактическая частота неудач в первый год применения составляет 6%, как это показано в табл. 6.2.) ВМС типа Progestasert следует через год заменять новым, так как к этому времени истощается доза заключенного в нем прогестерона; Copper T380A можно использовать непрерывно в течение четырех лет. Побочные действия и безопасностьСамый серьезный риск, связанный с использованием ВМС, – прободение стенки матки в момент установки приспособления. Вероятность этого события оценивается как 1/1000. Прободение сопровождается внезапной болью и кровотечением, хотя в редких случаях острых симптомов не наблюдается. При прободении необходимо срочное хирургическое вмешательство, чтобы предотвратить повреждение кишечника, так как ВМС обычно выходит через стенку матки в брюшную полость. Введение ВМС кормящей матери сопряжено с более высоким (в 10 раз) риском прободения матки (Merz, 1983), так что в этот период следует пользоваться каким-либо другим противозачаточным методом. Наиболее обычные побочные действия ВМС – усиление маточных кровотечений и схваткообразные боли. Менструации могут стать более обильными и длительными (но не у женщин, использующих ВМС с прогестероном, который понижает интенсивность кровотечения), а в промежутках между ними чаще наблюдается мазня. Увеличение кровопотерь может привести к анемии. Спазматические боли и кровотечения иногда настолько серьезны, что приходится извлекать ВМС (примерно 10% женщин считают это необходимым), однако обычно после первых трех месяцев эти явления ослабевают. Риск инфекций мочеполовых органов у женщин, применяющих ВМС, примерно в 4 раза выше, чем у других женщин. Этот риск не ограничивается моментом введения ВМС, но сохраняется до тех пор, пока ВМС находится в матке. Болезнетворные бактерии, вирусы или грибы могут проникнуть в матку по ниточке от ВМС и даже дойти до маточных труб и яичников, что приводит к необратимому рубцеванию и бесплодию (Vessey et al., 1981; Beerthuizen et al., 1982). Заметим, однако, что для женщины, имеющей только одного партнера, риск инфекционных заболеваний, связанный с ВМС, повышается лишь в первые месяцы после их введения, а в дальнейшем он невелик (Lee, Rubin, Borucki, 1988). Если женщина, которой ввели ВМС, забеременела, то вероятность того, что эта беременность внематочная, составит 5% (Cole, 1989). Но поскольку при использовании ВМС беременность случается редко, вероятность внематочной беременности в целом невелика: менее 1,5 на 1000 женщин, пользующихся ВМС, за 1 год (Treiman, Liskin, 1988), что соответствует 0,1% от общего числа случаев внематочной беременности. Примерно половина беременностей на фоне ВМС заканчивается самопроизвольным абортом (обычно во втором триместре), если только не удалить ВМС. Однако никаких данных о том, что ВМС вызывает врожденные дефекты, неизвестно. ВМС отвечает запросам женщин, желающих иметь высоко эффективное противозачаточное средство, которое не требует никаких активных действий с их стороны и которое можно легко и быстро удалить. Оно может оказаться особенно полезным тем, кому противопоказаны оральные контрацептивы, а также умственно неполноценным женщинам, забывающим принимать таблетки или неспособным пользоваться механическими противозачаточными методами. ВМС не следует применять в активной фазе инфекции мочеполовых органов, при нарушениях менструального цикла, анатомических аномалиях матки или шейки или аномальных маточных кровотечениях. Женщинам, у которых в прошлом была внематочная беременность, а также страдающим серьезными нарушениями менструального цикла или любым заболеванием, подавляющим нормальный иммунитет к инфекциям, также не следует пользоваться ВМС. Не должны прибегать к ним и те, кто имеет несколько половых партнеров или несколько раз перенесшие инфекционные заболевания половых органов. Действие ВМС на сексуальную сферуПодобно противозачаточным таблеткам ВМС эффективно предохраняет от беременности, не снижая половое влечение и не лишая половой акт непринужденности. Однако наличие ВМС может сделать половой акт болезненным. Женщина испытывает боль при неправильном положении ВМС или если она страдает сальпингитом или пельвиоперитонитом; мужчине они могут причинять боль в области головки или тела полового члена в результате раздражения, возникающего при трении о ниточку ВМС, находящуюся во влагалище. Схваткообразные боли в брюшной области и продолжительные кровотечения могут понизить интерес женщины к сексуальной активности, однако эти побочные эффекты наблюдаются лишь у 10% женщин, использующих ВМС. В редких случаях оргазм может сопровождаться неприятными спазмами, вызываемыми сокращениями матки вокруг ВМС. Каждая женщина, применяющая ВМС, должна также помнить, что данное противозачаточное средство не защищает ее от ВИЧ-инфекции ДиафрагмыДиафрагма представляет собой неглубокий округлый купол из тонкой резины, натянутой на эластичное кольцо (рис. 6.3). Ее вводят во влагалище и располагают таким образом, чтобы она полностью покрывала шейку матки; предварительно внутреннюю поверхность диафрагмы и ее внутренний край покрывают спермицидной (убивающей сперматозоиды) пастой или кремом. До появления противозачаточных таблеток диафрагмы были самым популярным противозачаточным средством; они широко применяются и до сих пор.
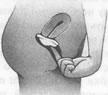
Рис. 6.3 Диафрагма Принцип действия диафрагмыДиафрагма служит механической преградой, прикрывающей зев шейки матки и препятствующей проникновению спермы. Ввиду недостаточной надежности этой преграды диафрагму смазывают спермицидом, убивающим сперматозоиды, которым удалось приникнуть под нее. Применение и эффективностьДиафрагмы различаются по размеру и подбирать их с учетом анатомических особенностей данной женщины должен врач. Используя набор градуированных эластичных колец, определяют нужный размер диафрагмы в соответствии с формой и размерами влагалища, а также особенностями расположения шейки матки. После этого женщине показывают, как нужно вводить диафрагму либо рукой, либо при помощи аппликатора (рис. 6.3). Некоторые клиницисты рекомендуют менять размер диафрагмы, если женщина потеряла или прибавила 4-5 кг. В одном исследовании (Fiscella, 1982) было обнаружено, что многим женщинам даже при стабильном весе приходится неоднократно подбирать диафрагму. Мы рекомендуем женщинам производить подбор после каждой беременности или даже просто ежегодно. При изменении веса на 7-8 кг или более это следует делать обязательно.
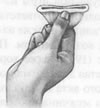
Правильное обращение с диафрагмой: а) смазав диафрагму спермицидным кремом, сжать ее края двумя пальцами; б) сложенную диафрагму осторожно ввести во влагалище и протолкнуть как можно дальше назад; в) ощупать шейку матки и убедиться, что она полностью покрыта мягким резиновым колпачком; г) чтобы снять диафрагму, ее нужно поддеть за передний край согнутым пальцем. Диафрагму вводят не более, чем за два часа до полового акта и оставляют на шейке в течение по крайней мере 6 ч после него. Если надеть ее раньше, то эффективность спермицида может понизиться. В таких случаях необходимо ввести во влагалище перед половым актом полную порцию спермицидной пасты, крема или пенообразующую таблетку. Если снять диафрагму раньше, чем через 6 ч после полового акта, то живые сперматозоиды могут оказаться в матке. Диафрагмы не так эффективны как противозачаточные таблетки или ВМС; согласно большинству сообщений, частота неудач (возникновение беременности) при использовании диафрагмы составляет от 6 до 20 в год на 100 женщин (Sherris, Moore, Fox, 1984). В течение первого года применения диафрагмы частота беременностей составила 18,3% (см. табл. 6.2) (Jones, Forrest, 1989). Эффективность этого метода зависит от регулярности его применения; поэтому успех в значительной степени определяется внимательностью и аккуратностью женщины: если она оставила свою диафрагму дома, а затем оказалась в ситуации, когда следовало бы ее использовать, то в возникшей в результате беременности повинен не метод, а она сама. В одном исследовании, проведенном на группе опытных и внимательных женщин, частота неудач составила всего 1,9 на 100 женщин в год (Vessey, Lawless, Yeates, 1982). Причиной неудачи может быть также смещение диафрагмы во время сексуальной игры из-за неправильного введения, неполного соответствия по размеру или форме влагалища, а также из-за движений матки, вызванных возбуждением. По данным Джонсон и Мастере (1962), даже хорошо подобранная и плотно надетая диафрагма может сдвинуться во время полового акта при положении женщины сверху или если мужчина продолжает фрикции в фазе плато. Даже самой маленькой дырочки в диафрагме достаточно для проникновения сперматозоида; поэтому необходимо тщательно осматривать ее и избегать попадания на нее вазелина или аналогичных веществ, разрушающих резину. Несмотря на эти недостатки, диафрагмы обладают рядом достоинств. Они в какой-то мере предохраняют от рака шейки матки (Wright et al., 1978) и защищают от некоторых болезней, передающихся половым путем (Sherris, Moore, Fox, 1984). Еще одно преимущество диафрагмы – значительная защита маточных труб от возможных инфекций (Cramer et al., 1987). Кроме того, при постоянном применении в сочетании с презервативом эффективность диафрагмы сравнима с эффективностью противозачаточных таблеток. Побочные действия и безопасностьПри использовании диафрагмы возможны аллергические реакции на резину или на спермицид; употребление недостаточно чистой диафрагмы может привести к инфицированию влагалища. Как то, так и другое случается редко. Тем не менее не рекомендуется носить диафрагму дольше 12 ч подряд, так как это может спровоцировать бурный рост бактерий во влагалище и вызвать синдром токсического шока (см. гл. 22). Диафрагма не оказывает влияния на гормоны или на физиологические процессы, происходящие в организме, и не угрожает плодовитости в будущем. Женщинам с патологией влагалища или шейки матки, а также тем, кому неприятно прикасаться к своим половым органам, не следует пользоваться диафрагмой. Воздействие на сексуальностьГлавный недостаток диафрагмы связан с трудностями ее введения. Пока женщина устанавливает это приспособление, половое возбуждение у ее партнера (и у нее самой) может исчезнуть. Некоторые пары решают эту проблему, превращая введение диафрагмы в часть сексуальной игры, предшествующей половому акту. Но кому-то из партнеров или даже обоим процесс введения может казаться неприятным и неэстетичным. (У некоторых женщин вызывает отвращение вязкое месиво, в которое превращается спермицид, выделяющийся из влагалища в течение нескольких часов после удаления диафрагмы.) Кроме того, если диафрагма слишком велика, она может вызвать боль при половом акте, а некоторые мужчины жалуются, что при наличии диафрагмы их ощущения становятся "какими-то иными". Однако для тех, кто не любит совершать половой акт при менструации, диафрагма удобна, поскольку служит преградой, сдерживающей кровянистые выделения. Шеечный колпачокШеечный колпачок – это сходное с диафрагмой, плотно прилегающее к шейке матки приспособление, которое удерживается на месте благодаря присасыванию (рис. 6.4). Это средство, пользующееся в последние три десятилетия значительной популярностью в Европе, в 1988 г. было узаконено в США (The New York Times, May 24, 1988, pp. Al и С8).
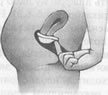
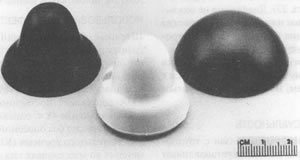
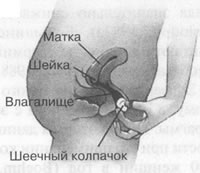
Шеечные колпачки трех разных типов, используемые в настоящее время для предотвращения беременности.
Рис. 6.4 Шеечные колпачки Существуют шеечные колпачки нескольких типов, но до сих пор FDA одобрило только один – Prentif Cavity-rim cap. Этот колпачок в форме наперстка изготовлен из мягкого эластичного латекса и почти вдвое меньше диафрагмы. Другие виды колпачков делают из более твердых пластмасс. Как действуют шеечные колпачкиШеечные колпачки так же, как и диафрагмы, создают механическую преграду для спермы. Они более эффективны, чем диафрагмы, потому что плотнее прилегают к шейке матки. Использование и эффективностьШеечный колпачок Prentif выпускают четырех разных размеров, и для достижения эффективности его следует тщательно подобрать. Научиться правильно вводить колпачок несколько труднее, чем диафрагму (Mishell, 1989). В настоящее время FDA допускает постоянное ношение колпачка только в течение 48 ч, однако по имеющимся данным его можно без опасений носить в течение более длительного времени (Klitch, 1988). FDA рекомендует во всех случаях смазывать колпачок изнутри спермицид ом, однако это "дублирование" имеет смысл лишь в первые 6 ч после введения колпачка, так как в дальнейшем действие спермицида значительно снижается (Masters, Johnson, Kolodny, 1982a). Большинство исследователей считают применение спермицида в данном случае необязательным (Klitch, 1988). Эффективность шеечного колпачка, по-видимому, в общем сравнима с эффективностью диафрагмы. По некоторым данным, частота беременности при его применении колеблется от 8 до 20 на 100 женщин в год (Boehm, 1933; Cagen, 1986; Powell et al., 1986). Самое обширное из проведенных в США исследований охватывало 1500 женщин, которых разбили на две группы по случайному принципу, предложив одной группе пользоваться диафрагмой, а другой – шеечным колпачком; число беременностей за год оказалось примерно одинаковым: 17,4 на 100 среди женщин, применявших шеечный колпачок, и 16,7 на 100 – среди использовавших диафрагму (Bernstein et al., 1986). Побочные действия и безопасностьУ небольшого числа женщин, пользовавшихся шеечным колпачком, были обнаружены аномалии в мазках по Папаниколау. В одном исследовании доля таких женщин составляла 4%, что вдвое превышает соответствующий показатель для женщин, пользовавшихся диафрагмой (The New York Times, May 24, pp. Al и С8). Остается неясным, были ли эти аномалии мелкими гистологическими изменениями, вызванными воспалением, или же свидетельствовали о предраковом состоянии. Есть также опасения, что слишком длительное ношение колпачка может спровоцировать бурный рост бактерий и вызвать синдром токсического шока (см. гл. 22). В очень редких случаях, как и при использовании диафрагмы, возможна аллергическая реакция на латекс. Одно из главных преимуществ колпачка состоит в том, что он не оказывает влияния на секрецию гормонов и не вызывает никаких функциональных изменений в организме женщины. Женщинам с аномалиями мазков по Папаниколау или с патологией шейки матки не следует пользоваться шеечным колпачком. Воздействие на сексуальностьБольшинство женщин, перешедших с диафрагмы на шеечные колпачки, считают, что последние обладают двумя преимуществами: допускают большую свободу и непосредственность при половом акте и причиняют гораздо меньше неудобств (Klitch, 1988). Имеются сведения о том, что шеечный колпачок может создавать во время полового акта дискомфорт у мужчины, однако, по нашим данным, такие проблемы возникают крайне редко. Вместе с тем примерно каждая пятая женщина жалуется на неприятный запах из влагалища (вероятно, обусловленный накоплением слизи под колпачком). Еще один недостаток колпачка состоит в том, что он может соскочить с шейки, особенно при глубоком проникновении полового члена. Это происходило по крайней мере по одному разу у 40% опрошенных женщин, пользующихся этим противозачаточным средством (Bernstein et al., 1986). Презервативы
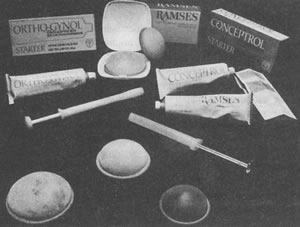
"Слушай меня, мальчик, и слушай хорошенько. Надевая презерватив, натяни его до самого основания члена и непременно выпусти воздух из резервуара, сжимая его кончик между большим и указательным пальцами..." (С разрешения журнала "Плейбой") Презервативы (называемые также кондомами) – это тонкие чехлы из латекса или из кишки ягненка, плотно прилегающие к половому члену. В настоящее время это наиболее распространенное противозачаточное средство, применяемое мужчинами. Его можно приобрести без рецепта в аптеке, выписать по почте, получить в центрах планирования семьи, а иногда даже в торговых автоматах, установленных в мужских туалетах, барах и на автозаправочных станциях. Кроме того, теперь презервативы выдаются во многих студенческих общежитиях и в оздоровительных центрах. Презервативы обычно бывают упакованы в пластик или фольгу (рис. 6.5) и отличаются разнообразием: одни покрыты смазкой, другие разноцветные, а на третьих имеются мелкая ребристость или выступы, которые, как считается, сильнее стимулируют женщину при половом акте. Одно из недавних новшеств – презерватив, покрытый спермицидом в сочетании со смазкой. Презервативы бывают либо с округлым концом, либо с маленьким резервуаром на кончике для приема спермы. РИС. 6.5 Презервативы
Вверху. Фотографии презервативов различных марок и их упаковок. Внизу. Кончик презерватива, не имеющего резервуара, необходимо зажать, чтобы осталось место для семени.
В 1960-1970-х гг. презервативами стали пользоваться гораздо меньше, считая это противозачаточное средство обременительным и старомодным, однако за последние несколько лет их популярность по ряду причин заметно возросла. Прежде всего презерватив оказался в центре внимания вследствие своей эффективности в качестве преграды распространению вируса СПИДа (так же как и других вирусов и бактерий, вызывающих венерические заболевания). Именно на этом делали акцент производители презервативов, привлекая внимание потребителей. Интересно указать на один побочный результат этой рекламной кампании: по имеющимся оценкам, продажа презервативов женщинам с 1980 по 1989 гг. возросла на 300% (в журнале Lifestyles одна молодая женщина прямо заявляет: "Я готова на многое ради любви, но я не собираюсь умирать из-за нее"). И, наконец, рост популярности презервативов можно объяснить осознанием мужчинами ответственности за высокую частоту нежелательных беременностей в США. Применение такого относительно дешевого приобретаемого без рецепта противозачаточного средства, как презерватив, позволяет успешно бороться с этим явлением. Использование и эффективностьПрезерватив, действие которого заключается в предотвращении проникновения спермы во влагалище, следует надевать на эрегированный половой член незадолго до полового акта. Если его надеть слишком рано, то он может порваться в результате трения о простыни или случайно проколоться ногтем. Если же надеть его незадолго до эякулята, то несколько капель секрета куперовых желез, содержащего живые сперматозоиды, могут успеть проникнуть во влагалище. Натягивая презерватив с закругленным концом, следует оставлять немного места для эякулята. После эякуляции презерватив следует снять, придерживая его у основания полового члена, с тем чтобы он не соскользнул и сперма не выплеснулась. Если по какой-либо причине это все-таки произойдет, необходимо немедленно ввести во влагалище спермицидную пену или крем. Презерватив не следует проверять перед употреблением, надувая его, растягивая или наполняя водой. Обнаружить таким образом микроскопические отверстия невозможно, а повредить презерватив незаметно для себя, вполне реально. Следует указать на один важный момент, которому уделяли относительно мало внимания: презервативы из латекса быстро портятся, особенно если они соприкасаются со смазочными веществами, содержащими растительное масло (вазелин, детское масло, многие кремы для рук или некоторые экзотические массажные масла, продаваемые в секс-шопах). В одном недавнем эксперименте было обнаружено, что воздействие на презерватив таких веществ в течение всего 10 мин при температуре тела значительно снижает его прочность на разрыв (Pugh, 1989). Согласно сообщению Веллера (Voeller, 1989), многие даже образованные мужчины, рассказывающие о неожиданных частых разрывах презервативов, вполне серьезно полагали, что все эти "сексуальные" смазки изготовляются на водной основе, так как они легко смываются водой. (К смазкам, действительно имеющим водную основу, относятся KY Lubricating Jelly, Today Personal Lubricant и Corn Huskers Lotion.) Теоретически, при правильном применении презерватив представляет собой очень надежное противозачаточное средство. На 100 пар, использующих презервативы в течение года, приходится менее 5 беременностей. Если же применять презервативы в сочетании с влагалищным спермицидом, то его теоретическая эффективность становится еще выше, почти достигая эффективности таблеток. Однако фактически у пар, применяющих презервативы как единственное противозачаточное средство, нежелательная беременность случается чаще: 10-20 случаев на 100 пар в год. Главная причина этого не в качестве презервативов (они должны удовлетворять очень строгим стандартам, установленным FDA) и не в неправильном применении, а в том, что ими пользуются не всегда. Многие люди иногда "идут на риск", вместо того, чтобы применять презервативы при каждом половом акте. Еще одно достоинство презерватива из латекса, приобретающее в наше время все большее значение, это защита от многих болезней, передающихся половым путем. В презервативах, изготовленных из естественных материалов, иногда бывают такие крупные поры, что через них проходят вирусы гепатита В или СПИДа (Minuk, Bohme, Bower, 1986; Goldsmith, 1987). В 1987 г. FDA сообщила, что одна из каждых пяти взятых для проверки партий презервативов не выдерживала строжайших тестов, т.е. иными словами, презервативы протекали (American Medical News, September 4, 1987, p. 37). Наибольший процент брака был выявлен среди импортных презервативов, однако дефектными оказались также примерно 1 из 10 партий презервативов, изготовленных в США. (Мартовский номер Consumer Reports за 1989 г. содержит рейтинг латексных презервативов, где приведены данные о частоте неудач при их использовании.) Проведенный сравнительно недавно эксперимент подтвердил, что латексные презервативы эффективно блокируют передачу вируса СПИДа (Rietmeijer et al., 1988). В этом исследовании 30 презервативов (20 из них были покрыты спермицидом ноноксинолом-9) надевали на полые искусственные половые члены (дильдо), а затем помещали в цилиндрические сосуды, содержащие жидкую культуральную среду. В кончик каждого презерватива через маленькую дырочку на конце дильдо вводили раствор, содержавший вирус СПИДа, затем дильдо "качали" вверх и вниз в сосуде, после чего презерватив разрывали. До разрывания презервативов ни в одном из сосудов вирус СПИДа обнаружен не был. После того как презервативы порвали, у 6 из 10, не покрытых спермицидом, произошла утечка ВИЧ, однако из 20 презервативов, покрытых ноноксинолом-9, утечки не было. Как пользоваться презервативами1. Пользуйтесь презервативами, изготовленными из латекса, а не из натуральных материалов, так как латекс лучше защищает от СПИДа и других болезней. 2. Презервативы следует хранить в сухом, прохладном и темном месте. 3. Презервативы из поврежденных упаковок или имеющие явные признаки длительного хранения (например, ломкие, липкие или изменившие цвет) использовать нельзя, так как они могут оказаться дефектными. 4. С презервативами надо обращаться осторожно, чтобы не разорвать или не проколоть их. 5. Презервативы надо надевать до всякого соприкосновения с половыми органами, чтобы избежать контакта с жидкостями, которые могут содержать возбудителей инфекции. 6. Следует пользоваться только смазочными веществами, изготовленными на водной основе. Не рекомендуется применять смазки, основанные на минеральных маслах или нефтяных продуктах, например вазелин, а также растительные масла, кулинарный жир и большинство кремов, так как все они снижают прочность латекса, что может привести к разрывам. 7. Презервативы, содержащие спермициды, создают дополнительную защиту от возбудителей. Однако еще большую защиту обеспечивает одновременное введение спермицидов непосредственно во влагалище. 8. При разрыве презерватива его следует немедленно заменить. Если эякуляция произошла после разрыва презерватива, незамедлительное введение во влагалище спермицида принесет некоторую пользу. 9. После эякуляции следует проследить, чтобы презерватив не соскользнул с полового члена, пока последний находится во влагалище; необходимо удерживать презерватив у основания полового члена при выведении его из влагалища (это надо сделать пока член находится в эрегированном состоянии). 10. Презервативы ни в коем случае нельзя использовать повторно. Источник: Centers for Disease Control, MMWR, 38: S-8, Table 2, 1989. Побочные действия и безопасностьМатериал, из которого изготовлен презерватив, может вызывать жжение или раздражение половых органов. Никакого другого вредного действия на здоровье презервативы не оказывают. Воздействие на сексуальностьПрименение презервативов может существенно повлиять на сексуальность. Надевание презерватива нарушает непосредственность полового акта, хотя некоторые пары превращают эту процедуру в один из эпизодов сексуальной игры. Многие мужчины жалуются, что презерватив ослабляет их ощущения (один из опрошенных студентов выразился так: "Это все равно, что играть на рояле в перчатках"), а некоторым бывает трудно сохранять эрекцию при надевании презерватива. Мужчинам, испытывающим проблемы с эрекцией, не следует пользоваться презервативами, так как страх перед неудачей может серьезно усилиться. Кроме того, если не извлечь половой член из влагалища сразу после эякуляции, утрата эрекции повышает вероятность утечки спермы. А поспешное извлечение может нарушить ощущение близости и общий настрой партнеров. Однако презерватив обладает и некоторыми достоинствами, оказывающими влияние на сексуальность. Женщине приятно сознавать, что мужчина не перекладывает на нее заботы о предупреждении беременности. Увлажненные презервативы смогут сделать половой акт более приятным, если по какой-либо причине влажность влагалища недостаточна. У женщины, партнер которой пользуется презервативом, после полового акта из влагалища ничего не вытекает. Кроме того, презерватив может помочь многим мужчинам, которым трудно контролировать скорость наступления эякуляции. Одно из самых благоприятных воздействий презерватива на сексуальность состоит в том, что он помогает человеку, вступающему в новую половую связь, почувствовать себя защищенным от таких заболеваний, как генитальный герпес или ВИЧ. Именно поэтому многие женщины, применяющие оральные контрацептивы или ВМС, тем не менее настаивают, чтобы их партнеры пользовались презервативами. СпермицидыСпермициды, или химические влагалищные противозачаточные средства, весьма разнообразны; это пены, желе, кремы, пасты, таблетки или суппозитории. Все это можно приобрести без рецепта в аптеках и центрах планирования семьи. Спермициды не следует путать с разного рода гигиеническими препаратами для женщин, которые часто стоят в витринах рядом со спермицидами, но не обладают спермицидными свойствами. Принцип действия спермицидовСпермициды действуют в двух направлениях: их активный химический компонент убивает сперматозоиды, тогда как наполнитель, содержащий этот компонент, создает механическую преграду, блокирующую доступ в шейку матки. Применение и эффективностьПеред применением любого противозачаточного средства необходимо внимательно ознакомиться со сведениями о его эффективности и указаниями по использованию, представленными во вкладыше. Разные препараты различаются по способу применения и по надежности защиты от беременности. Вообще пены и суппозитории гораздо более эффективны, чем кремы или желе, которые следует применять только в сочетании с каким-либо другим методом контрацепции, таким как колпачки или презервативы. Все спермициды необходимо надлежащим образом расположить во влагалище, как показано на рис. 6.6. При правильном и регулярном применении некоторые препараты спермицидного действия могут быть очень эффективны. По результатам нескольких исследований на каждые 100 пар, применявших эти средства в течение 1 года, приходилось менее 5 беременностей (Coleman, Piotrow, 1979). Фактическая частота неудач в 3-6 раз выше, что объясняется нерегулярным применением и невыполнением инструкций производителя. Причиной неудач может быть неправильное введение спермицида во влагалище, повторный половой акт без дополнительного введения препарата или несоблюдение указаний о временных границах его эффективности. Кроме того, нередко неудача – результат препарата с истекшим сроком годности; поэтому прежде чем воспользоваться спермицидом, необходимо внимательно рассмотреть упаковку.
Рис. 6.6 Влагалищные спермициды Противозачаточная пена, вводимая во влагалище с помощью пластмассового аппликатора, должна полностью прикрывать зев шейки. Спермицидный суппозиторий следует извлечь из упаковки и ввести во влагалище как можно глубже; необходимо точно соблюдать указания, изложенные на вкладыше, и ввести суппозиторий заблаговременно, так как его растворение может длиться 10 мин. Побочные действия и безопасностьЖжение или раздражение влагалища или полового члена испытывают примерно 1 человек из 20, использующих спермициды, но с этой проблемой часто удается легко справиться, перейдя на другой препарат. Никаких других неприятных побочных действий нет, что составляет одно из главных достоинств спермицидов. Несмотря на высказывавшиеся вначале опасения, спермициды не вызывают врожденных дефектов у ребенка (Shapiro et al., 1982; Bracken, 1985; Watkins, 1986; Louik et al., 1987). Создается, однако, впечатление, что у женщин, применяющих спермициды после того, как они забеременели, выкидыши случаются чаще, чем у других (Scholl et al., 1983). Что касается положительных воздействий спермицидов, то появляется все больше данных о том, что они обеспечивают защиту против такого венерического заболевания, как гонорея, а также против инфекций мочеполовых органов (Yick et al., 1982; Gates, Weisner, Curran, 1982; Sherris, Moore, Fox, 1984). Другое положительное воздействие спермицидов – понижение риска некоторых инфекций влагалища (бактериального вагиноза и трихомониаза; см. гл. 19) (Feldblum, Bernardik, Rosenberg, 1988). Вероятно, самое главное достоинство этого вида контрацептивов – появляющиеся данные о том, что спермициды, содержащие ноноксинол-9, создают некоторую защиту против заражения вирусом СПИДа (Hicks et al., 1985). Воздействие на сексуальностьПрименение спермицидов может потребовать прерывания полового акта, однако введение спермицида можно превратить в часть сексуальной игры. В отличие от аэрозольных пенистых кремов спермицидные суппозитории нельзя применять в спешке, так как безопасность полового акта в этом случае обеспечивается через 10-15 мин после введения спермицида. Использование химических контрацептивов не позволяет партнерам прибегать к куннилингусу (оральной стимуляции вульвы и влагалища), поскольку в большинстве случаев эти препараты довольно неприятны на вкус. Наконец, по мнению некоторых людей, спермициды слишком сильно увлажняют влагалище, что вызывает неприятные ощущения ("хлюпанье") во время полового акта. Противозачаточные тампоныЭто новейшее противозачаточное средство, получившее сейчас широкое распространение (одобрено FDA в апреле 1983 г.), представляет собой мягкий тампон одноразового использования, вводимый во влагалище. В настоящее время продается исключительно под фирменным названием Today. Тампон имеет округлую форму, его величина примерно 5 х 2,5 см; изготовлен из полиуретана, пропитанного спермицидом ноноксилоном-9 (рис. 6.7). Противозачаточные тампоны продаются в аптеках без рецепта и их не нужно подбирать с помощью врача. Поначалу они были встречены с энтузиазмом.
Рис. 6.7 Противозачаточный тампон Как правильно вводить тампон: а) извлеките тампон из обертки и держите его впадиной вверх; петля должна при этом свисать вниз; б) тампон бывает слегка увлажнен – намочите его еще немного чистой водой (примерно две столовых ложки); в) слегка отожмите тампон, удалив излишек воды, – тампон должен быть влажным и как бы намыленным, но не мокрым; г) сдавите тампон пальцами с обеих сторон, как показано на рисунке, чтобы он стал уже и длиннее; убедитесь, что петля свисает под тампоном от одного конца складки до другого; д) оставаясь на ногах, как бы полуприсядьте на корточки и раздвиньте ноги. Свободной рукой разведите половые губы. Можно также проделать это, поставив одну ногу на стул, сидя со скрещенными ногами или лежа. Но большинству женщин, по-видимому, удобнее первое положение. Введите тампон во влагалище и продвиньте его как можно глубже одним или двумя пальцами. Будьте осторожны, чтобы не проткнуть его ногтем; проверьте положение тампона, проведя вокруг него пальцем; необходимо убедиться, что шейка полностью прикрыта и что вы можете дотронуться до петли нити. Принцип действия тампонаТампон действует в трех разных направлениях. Во-первых, что самое главное, он служит носителем спермицида ноноксинола-9 (активного химического компонента многих противозачаточных кремов, пенообразующих веществ и желе). Во-вторых, тампон создает механическую преграду, в известной мере препятствующую проникновению спермы в зев шейки. Наконец, считается, что тампон захватывает и поглощает сперму, хотя значимость этого действия остается неясной. Применение и эффективностьПротивозачаточный тампон вводится во влагалище до полового акта. Тампон сначала смачивают примерно двумя столовыми ложками воды и слегка отжимают до появления пены (это активизирует содержащийся в тампоне спермицид). По отзывам многих женщин вводить тампон гораздо легче, чем диафрагму или колпачок; удобно также и то, что его можно вводить за 18 ч до полового акта. (Введение производят либо рукой, либо при помощи аппликатора.) Еще одно важное преимущество тампона состоит в том, что его противозачаточные свойства сохраняются в течение суток без повторного смачивания, т.е. он обеспечивает защиту независимо от числа половых актов. Тампон должен присутствовать во влагалище не менее 6 ч после полового сношения, но в общей сложности не более 30 ч. Для его извлечения необходимо потянуть ниточку, привязанную к одному из концов. Один из главных недостатков тампона – относительно высокая частота неудач (17 случаев на 100 женщин в год за первый год применения, по сравнению с 13 – при использовании колпач-KOB)(Grimes, 1986). Однако частота неудач за второй год оказалась значительно ниже – 5 на 100 женщин в год (North, Vorhauer, 1985). Как и при использовании колпачков или спермицидов многие неудачи возникают в результате неправильного применения – слишком быстрого удаления тампона после полового акта (т.е. менее, чем по прошествии 6 ч); кроме того, определенную роль играет, по-видимому, мотивация пользователя. Эффективность тампонов можно значительно повысить, применяя их в сочетании с презервативами. Женщины, пользующиеся тампонами, сообщают о ряде их преимуществ по сравнению с колпачками. Помимо того, что тампоны легко вводить (это отмечают все), многие женщины ценят их как недорогое удобное противозачаточное средство, не имеющее ни вкуса, ни запаха, обеспечивающее защиту в течение 24 ч. Кроме того, согласно отзывам, тампоны не создают ощущения неопрятности и чрезмерной влажности. Побочные действия и безопасностьСамое распространенное побочное воздействие тампона – слабое раздражение влагалища или полового члена, наблюдаемое у 3-5% тех, кто им пользуется. Хотя тампон получил широкое распространение сравнительно недавно, уже известно, что использование этого противозачаточного средства может привести к синдрому токсического шока (СТШ). Однако в целом вероятность этого состояния крайне мала (Faich et al., 1986). Согласно полученным данным, риск умереть от СШТ в результате использования противозачаточного тампона в "неменструальные" дни, составляет "от 0,1 до 0,6 на 100 000 женщин", что значительно ниже риска умереть от других причин, связанных с родами или контрацептивами (Reingold, 1986). Таким образом, несмотря на явную связь между противозачаточными тампонами и СТШ, риск относительно невелик. Недавно было обнаружено, что противозачаточные тампоны предохраняют женщин от заражения хламидиозом и гонореей – двумя наиболее распространенными венерическими заболеваниями (Rosenberg et al., 1987). Однако они слабо предохраняют от СПИДа. Воздействие на сексуальностьТампон можно ввести задолго до полового акта, но можно и в последний момент, что дает этому средству большие преимущества. Кроме того, и мужчины, и женщины почти в один голос говорят, что не ощущают его во время полового акта. Однако главное преимущество тампона состоит, вероятно, в том, что он сохраняет свое защитное действие при повторных половых актах. Как сказала нам одна женщина: "Пользуясь тампоном, мы можем заниматься сексом вечером, а потом еще и утром, причем мне не нужно вставать и снова проводить всю подготовку". Физиологические методыФизиологические противозачаточные методы основаны на воздержании от половых сношений в те периоды менструального цикла, когда вероятность оплодотворения особенно высока. Это единственный способ контрацепции, который приемлет католическая церковь, поскольку считает его "естественным" а не "искусственным". Календарный методКалендарный метод состоит в определении "безопасных дней" менструального цикла (дней, в которые половой акт не приведет к беременности), исходя из продолжительности предыдущих циклов. Расчеты основаны на допущении, что овуляция должна произойти примерно за 14 дней до начала следующей менструации. Однако, как показали тщательные гормональные исследования, это допущение не всегда верно (Kolodny, Bauman, 1979). Чтобы вычислить "опасный" период, следует располагать данными о продолжительности каждого менструального цикла минимум за 6 мес. Первый день "опасного" периода определяют, вычитая 18 из продолжительности самого длинного цикла. Если, например, за учитываемый период самый короткий цикл у данной женщины продолжался 26 дней, а самый длинный – 32 дня, то она должна воздержаться от половой близости, начиная с 8-го дня цикла (26 – 18 = 8) и до 21-го дня (32 – 11 = 21). Таким образом, "опасными" будут дни с 8-го по 21-й включительно, итого 14 дней. Температурный методПри температурном методе необходимо ежедневно измерять базальную температуру тела (БТТ), чтобы уловить время овуляции. От половой жизни следует воздерживаться со дня окончания менструации и еще в течение 2-4 дней после повышения температуры. Если в данном цикле повышения температуры обнаружено не было, что иногда случается, то пары, пользующиеся температурным методом, должны совершенно отказаться в этом месяце от половых сношений. Овуляционный методОвуляционный метод, или метод Биллингса, зависит от изменений слизистых выделений шейки, по которым можно установить дни, когда велика вероятность зачатия. О наступлении этих дней свидетельствует появление во влагалище беловатой или мутной клейкой слизи. За 1-2 дня до овуляции выделение слизи усиливается и она становится более прозрачной и текучей, а по консистенции очень сходной с яичным белком. Считается, что половой акт "безопасен" спустя 4 дня после появления слизи, когда она вновь становится мутной. Эффективность физиологических методовВ целом эффективность физиологических методов оставляет желать лучшего. Самый надежный из них, несомненно, календарный метод (вероятность неудач – от 15 до 45 на 100 женщин в год; Ross, Piotrow, 1974) и, за исключением тех случаев, когда менструальный цикл протекает регулярно, требует длительных периодов воздержания. Температурный метод неточен, так как получаемые данные трудно интерпретировать (Lenton, Weston, Cooke, 1977; Bauman, 1981), и примерно в 20% случаев выявить овуляцию по графикам БТТ не удается (Maghissi, 1976; Bauman, 1981). Всемирная организация здравоохранения (World Health Organization, 1978) на основании тщательно разработанных исследований, проведенных в 5 разных странах, установила, что овуляционный метод "относительно неэффективен для предупреждения беременности", так как общая частота неудач составила 19,4 на 100 женщин в год. Это, вероятно, объясняется тем, что многим женщинам бывает трудно обнаружить циклические изменения в слизи, выделяемой шейкой, а при каких-либо влагалищных инфекциях (которые сами могут быть причиной выделений) этот метод вообще неприменим. В другом исследовании, в котором участвовало 725 женщин, общая частота неудач составила 22,3 на 100 женщин в год (World Health Organization, 1981). Чтобы правильно оценить эти результаты, следует иметь в виду, что типичная частота неудач среди женщин, использующих физиологические методы(19,1 на 100 женщин в год), почти равна частоте неудач при использовании диафрагм и значительно ниже соответствующего показателя для спермицидов (см. табл. 6.2). Однако среди пар, которые пользуются физиологическим методом, не соблюдая строго всех правил и иногда идут на риск, вероятность беременности достигает 86% (Trussell, Grummer-Strawh, 1990). Сейчас создано несколько приборов для выявления овуляции в домашних условиях по выбросу ЛГ в мочу; может быть, со временем использование таких приборов позволит повысить эффективность физиологического метода контрацепции, однако подлинно научных исследований в этой области пока не проводилось (Corsan, Ghazi, Kemman, 1990). Воздействие физиологических методов на сексуальностьБольшинство пар, использующих физиологические методы, не сталкиваются с серьезными сексуальными проблемами. Однако у некоторых пар возникновение таких проблем возможно, поскольку необходимость воздержания заставляет заниматься сексом в "безопасные" дни, независимо от настроения людей. Сложности могут так-же возникать из-за страха нежелательной беременности. СтерилизацияСамую высокую степень защиты от беременности, если не считать полного воздержания, обеспечивает в настоящее время стерилизация – хирургические операции, делающие невозможным зачатие. За последние 20 лет популярность этой операции значительно возросла. Проведенная оценка показала, что в США примерно одна четверть всех супружеских пар в течение двух лет после рождения их последнего желанного ребенка прибегают к стерилизации; в течение 10 лет после рождения последнего ребенка это делает больше половины пар (Westoff, McCarthy, 1979). Стерилизация привлекает тем, что она эффективна и перманентна. Эта перманентность, однако, становится недостатком в случае изменения чувств или обстоятельств (например, смерть ребенка или одного из супругов, развод), в результате чего человек может вновь захотеть детей. Несмотря на теоретическую возможность ликвидировать последствия стерилизации, практически это почти нереально, Каждый человек, собирающийся подвергнуть себя стерилизации, должен исходить из того, что эта операция необратима. Для мужчин один из способов сохранить возможность иметь детей после стерилизации – заморозить несколько образцов своей спермы, взятой до стерилизации, и хранить их в одном из банков спермы. Если впоследствии он захочет иметь детей, то эту сперму можно использовать для искусственного оплодотворения. Стерилизация женщинСуществует более 100 разного рода хирургических методов стерилизации женщин. Почти все они сводятся к блокированию маточных труб, чтобы предотвратить слияние сперматозоида и яйцеклетки. В настоящее время перевязка маточных труб как таковая производится редко, так как эта процедура менее эффективна, чем другие способы блокировки – частичное иссечение, наложение зажимов и т.п. (рис. 6.8). Такие операции по-прежнему называют "перевязкой труб", хотя на самом деле механизм хирургического вмешательства иной.
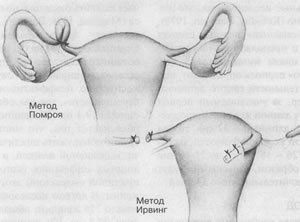
Рис. 6.8 Два способа перевязки маточных труб Перевязку труб часто производят с помощью лапароскопа – инструмента в виде трубки, снабженной осветителем и световодом, который вводят в брюшную полость через разрез в брюшной стенке. С помощью лапароскопа трубы перерезают, а их концы подвергают электрокоагулиции. При этой операции длина разреза не превышает 2,5 см. Можно произвести перевязку труб, применяя сходный инструмент, который вводят через влагалище. Перевязку труб можно произвести также с помощью лапаротомии – операции, при которой на животе делается разрез длиной 10-12 см. К стерилизации путем лапаротомии прибегают редко, обычно в тех случаях, когда для этого имеются те или иные причины – технические трудности или опасность для жизни женщины по медицинским показаниям. Женщина становится бесплодной и после таких операций, как гистерэктомия (удаление матки) или овариэктомия (удаление яичников), однако эти операции обычно производят по другим причинам, а стерильность возникает как своего рода побочный эффект. Большинство методов стерилизации женщин гарантируют почти 100%-ную эффективность. В очень редких случаях рассеченные концы маточных труб могут соединиться, что обеспечит зачатие, однако наиболее обычная причина "неудачи метода" состоит в том, что в момент стерилизации женщина уже была беременна, но об этом никому не было известно (Wortman, Piotrow, 1973). Побочные действия возникают редко (менее, чем у 5% женщин) и обычно выражаются в кровотечении или симптомах инфекции в течение нескольких первых дней после операции. У большинства женщин не возникает никаких сексуальных проблем, связанных со стерилизацией, поскольку она не затрагивает ни их гормональную систему (яичники не затронуты), ни анатомию зон сексуальной чувствительности. Если женщина решилась на стерилизацию вынужденно (например, под давлением со стороны мужа или в связи с какими-то медицинскими или экономическими обстоятельствами), у нее может понизиться интерес к сексу по психологическим причинам. Некоторые женщины считают, что после стерилизации их сексуальные ощущения изменились (или понизилась сексуальная реактивность), потому что они чувствуют себя "неполноценными" или "не совсем женщинами". Такая реакция особенно возможна у женщины, которая по своим религиозным убеждениям привыкла считать секс противоестественным или грешным, если он отделен от своего прямого назначения, т.е. от продолжения рода. В отличие от этого у некоторых женщин после стерилизации интерес к сексу усиливается, поскольку они больше не опасаются беременности. Стерилизация мужчинВазэктомия – иссечение семявыносящего протока. Это простая хирургическая операция, которая состоит в том, что проток перерезают, а концы перевязывают или подвергают электрокаугуляции (рис. 6.9). Операция обычно проводится под местным наркозом и занимает 15-20 мин. Мужчина может затем отправиться домой, но в течение 1-2 дней он должен избегать тяжелых нагрузок. Некоторые мужчины испытывают боль в области мошонки в течение 7-10 дней, после, казалось бы, неосложненной вазэктомии.
Рис. 6.9 Вазэктомия Вазэктомию производят для того, чтобы полностью исключить выход спермы из мошонки и проникновение ее в вышележащие отделы мужской половой системы, а) местоположение на мошонке разрезов при проведении вазэктомии; б) иссечение семявыносящего протока хирургическими ножницами; в) рассеченные концы протока подвергают электрокоагуляции, с тем чтобы образовалась рубцовая ткань, которая блокирует прохождение спермы. Вазэктомия не нарушает продукцию спермы, а блокирует ее прохождение из яичек в верхние части семявыносящих протоков. Сперма накапливается в эпидидимисе (придаток яичка, лежащий позади него и состоящий из массы канальцев), где ее поглощают и разрушают клетки, называемые фагоцитами. Некоторое количество сперматозоидов, по-видимому, проникает в мошонку и затем разрушается. Поскольку в момент вазэктомии зрелые половые клетки уже имеются, обычно должно пройти некоторое время (примерно десяток эякуляций), прежде чем семенная жидкость станет стерильной (не содержащей сперматозоидов). Мужчине и его партнерше следует применять какой-либо другой метод контрацепции до тех пор, пока по крайней мере два последовательных анализа семенной жидкости не подтвердят отсутствие в ней половых клеток. В очень редких случаях зачатие происходит, несмотря на то, что перед этим один анализ семенной жидкости дал отрицательный результат (Alderman, 1988). Вазэктомия не оказывает влияния на секрецию гормонов и не нарушает эрекцию или эякуляцию. Количество эякулята почти не изменяется, так как секреты яичек и эпидидимиса составляют менее 5% объема семенной жидкости. В 1970-х гг. возникло некоторое беспокойство по поводу возможных отдаленных последствий вазэктомии, в частности в связи с исследованиями на обезьянах, у которых спустя много лет после вазэктомии было обнаружено уплотнение стенок артерий (Clarkson, Alexander, 1980). Однако в результате нескольких широкомасштабных исследований было убедительно показано, что у человека ва-зэктомия не влечет за собой никаких отдаленных последствий. Масси и др. (Massey et al., 1984) наблюдали за более чем 10 000 мужчин, подвергшихся вазэктомии, и за соответствующей контрольной группой. Оказалось, что у мужчин, перенесших ва-зэктомию, реже развивались злокачественные опухоли, они реже умирали от рака, инфарктов и инсультов, чем мужчины, не подвергшиеся этой операции. Перрин и др. (Perrin at al., 1984) в исследовании, проводившемся в течение 15 лет, также не обнаружили свидетельств того, что вазэктомия предрасполагает к атеросклерозу или инфарктам. Вазэктомия – самый простой и самый надежный способ хирургической контрацепции: вероятность неудач составляет всего 0,15%. Причиной неудач служат незащищенный половой акт, совершенный до полного исчезновения сперматозоидов из эякулята, ошибки при проведении операции или, что случается очень редко, срастание перерезанных протоков. Частота медицинских осложнений, таких как кровотечение или инфекция, составляет менее 15%, хотя примерно у половины мужчин возникают небольшие припухлости, боль и временные изменения цвета мошонки, вызванные гематомой. Прикладывание льда после операции и хорошо подобранные суспензории могут уменьшить неприятные ощущения. Мужчины, перенесшие вазэктомию, чрезвычайно редко жалуются на ослабление удовольствия, получаемого от секса (менее чем 1 из 20 мужчин); примерно половина из них сообщала об усилении сексуальных чувств и около четверти – о повышении частоты половых сношений (Wortman, 1975). По мнению многих пар, секс после вазэктомии стал более непосредственным и беспечным, поскольку отпало беспокойство о возможной беременности. Мужчинам, отягощенным сексуальными проблемами, не следует подвергаться вазэктомии, так как вероятность возникновения после операции психологической импотенции или других трудностей у них выше. У некоторых пар в результате этой операции нарушается гармония в супружеских отношениях из-за того, что муж ожидает выражений благодарности со стороны жены за перенесенную им операцию (Rodgers, Ziegler, 1973), или жена недовольна тем, что она больше не сможет иметь детей. Мужчина, перенесший вазэктомию, может стать импотентом (обычно временно), если после этой операции разведется и женится вновь, особенно если в новом браке ему захочется иметь детей. Более типично, однако, заявление 30-летнего мужчины, сделанное им спустя 6 мес. после вазэктомии: "Цель была достигнута просто и быстро. Вот теперь секс действительно превратился в занятие любовью без мыслей о всяких "случайностях". (Из картотеки авторов.) Другие противозачаточные методы Прерванный половой акт состоит в удалении полового члена из влагалища до того, как произойдет эякуляция. Этот способ предупреждения беременности даже при своевременном удалении полового члена (что не всегда возможно) не обеспечивает надежных результатов. Если эякуляция произойдет до полного извлечения члена или если капелька спермы попадет на отверстие влагалища, возможно возникновение беременности. Живой сперматозоид может также находиться в секрете куперовых желез задолго до эякуляции (или даже если у мужчины вообще не произойдет эякуляции); поэтому этот метод следует считать в лучшем случае очень рискованным – частота неудач составляет 20-25%. Прерванное сношение может также оказывать подавляющее воздействие на обоих партнеров, серьезно нарушая непринужденность полового акта. Тем не менее ясно, что в отсутствие других возможностей предупредить беременность этот способ лучше, чем ничего. Спринцевание, т.е. промывание влагалища каким-либо раствором, очень ненадежный метод, поскольку сперматозоиды могут быстро проникнуть в слизистую шейки, где спринцевание их уже не настигнет. Частота неудач при этом методе выше 40%. Кормление грудью подавляет овуляцию у некоторых женщин (возможно вследствие высокого уровня пролактина), но полагаться на это не следует. Женщины, которые не хотят забеременеть вскоре после родов, должны сразу начать применять какое-нибудь более эффективное противозачаточное средство. Обследование кормящих матерей, не применяющих никаких методов контрацепции, показало, что частота беременностей среди них превышает 50% (Buchanan, 1975). Нет нужды говорить о том, что самым надежным средством предотвращения беременности служит полное воздержание от половых сношений. Некоторые пары добровольно отказываются от коитуса, ограничиваясь другими видами половой активности; однако вряд ли такая практика окажется приемлемой для гетеросексуальных пар. Способы прерывания беременностиТаблетки "На следующее утро"Прием больших доз производных эстрогена после полового акта может помешать имплантации яйцеклетки. Такой способ прерывания беременности сразу после зачатия может оказаться полезным в особых ситуациях (например, в случае изнасилования или протечки презервативов), но он непригоден для постоянного применения. В экстренных случаях женщине предлагают в течение 5 дней принимать диэтилстильбестрол (ДЭС) (начинать прием следует не позднее чем через 72 ч после незащищенного полового акта). При соблюдении сроков эффективность этого средства очень высока: частота беременности ниже 1%. Другие таблетки следующего утра – две дозы этинилэстрадиола (одно из производных эстрогена) и одна гестагена, принимаемые с интервалом в 12 ч. Среди 900 женщин, начавших принимать такие таблетки не позднее чем через 72 ч после незащищенного полового акта, частота беременностей составляла 2% (Percival– Smith, Abercrombie, 1987). Главные побочные действия – тошнота, иногда сопровождаемая рвотой, болезненность молочных желез и нарушение менструального цикла. Маловероятно, чтобы описанные выше кратковременные приемы ДЭС или других эстрогенных препаратов оказали сколько-нибудь длительное влияние на женщину или на плод, если беременность сохранится. Несмотря на то, что прием ДЭС на поздних стадиях беременности (как это делалось раньше, чтобы предупредить выкидыш) считают причиной аномалий в репродуктивной системе детей (см. гл. 22), нет никаких указаний на то, что он может оказать подобное действие при использовании для предупреждения беременности. Тем не менее остается неясным, представляют ли таблетки следующего утра какую-либо опасность, а поэтому считать их абсолютно безвредными пока нельзя. МиниабортЭтот метод впервые стали применять активистки женского движения. Он состоит в том, что в день, когда следует ожидать начала менструации, в матку вводят гибкий тонкий пластмассовый катетер и с помощью шприца или вакуумной установки отсасывают через него эндометрий, выстилающий матку. Если женщина беременна, то зародыш легко удаляется вместе с выстилкой. При этом возможны слабые спастические боли, но к анестезии обычно не прибегают. Миниаборт следует производить не позднее, чем через 8 нед после несостоявшейся менструации, потому что по истечении этого срока полное удаление эмбриона и его системы жизнеобеспечения (плаценты) становится затруднительным. При правильном проведении этой процедуры профессиональным медиком никаких серьезных побочных действий быть не должно, однако этот вопрос еще не до конца изучен и необходимы дальнейшие исследования. В некоторых случаях, когда женщины, не имеющие профессиональной подготовки, производят миниаборт сами, возникают осложнения (прободение матки, инфекции или неполное удаление содержимого матки), требующие хирургического вмешательства (Perrone, 1990). АбортАбортом называют прерывание беременности до того времени, когда зародыш или плод был бы способен выжить вне матки (Tietze, 1977). Аборт бывает самопроизвольным, когда беременность прерывается в результате каких-то нарушений в организме матери или плода, или искусственным, когда плод извлекают из матки намеренно. Согласно имеющимся оценкам, в мире ежегодно производится 30-40 млн. легальных абортов и примерно столько же нелегальных (Baulieu, 1989). Сегодня проблема абортов горячо обсуждается с различных позиций. Сторонники "права на жизнь" считают аборт недопустимым, выступая в защиту неродившегося человека, а сторонники "права на выбор" считают, что женщине должна быть предоставлена возможность самой решать свое будущее. Общественное мнение по этим вопросам расходится. Свести воедино все сложные аспекты прав и обязанностей, затрагивающих интересы как индивидуума, так и общества, далеко не просто; более подробно эта проблема рассматривается в гл. 23 и 24 Кто прибегает к абортам? Социологические аспектыВ 1985 г. в США было произведено примерно 1,3 млн. легальных абортов (MMWR, 38: SS – 2,1989). В масштабе всей страны это составляет 24 аборта на 1000 женщин репродуктивного возраста (от 15 до 44 лет). Показатель частоты абортов в масштабах всей страны, выражаемый числом абортов на 1000 живых новорожденных, составил в США в 1985 г. 354. Исследование, проведенное в 1987 г. Институтом Алана Гаттмейчера, показало, что 26% всех легальных абортов приходится на женщин моложе 19 лет (Henshaw, Silverman, 1988). Треть всех абортов была произведена женщинам 20-24 лет, а женщины старше 30 лет составили 19% (рис. 6.10).
Рис. 6.10 Некоторые характеристики женщин, производящих аборты Среди женщин, сделавших аборты, замужних было 18,5%. Почти две трети никогда не были замужем, а остальные либо разъехались с мужьями (6,4%), либо были в разводе (11,2%), либо остались вдовами (0,6%). Неудивительно, что у многих из них семейный доход был ниже 11 000 долларов в год; женщины с доходом свыше 25 000 долларов в год гораздо реже решаются на аборты. По данным правительства США и Института Алана Гатгмейчера, примерно две трети женщин, сделавших аборты легально, принадлежали к белой расе (MMWR, 38: SS-2, 1989; Henshaw Silverman, 1988). Следует отметить, что среди афро– и латиноамериканок частота абортов значительно ниже, чем среди представительниц белой расы: 472 против 277 абортов на 1000 живых новорожденных (MMWR 38: SS-2, 1989). Анализ данных о вероисповедании женщин, сделавших аборты в 1987 г., показал следующее: 42% составляли протестантки, 32% – католички, 1% исповедовали иудаизм, 3% – другие религии, а 22% заявляли, что они неверующие (Henshaw, Silverman, 1988). Эти данные представляют известный интерес, так как показывают, что многие приверженцы католицизма готовы пренебречь запретом, наложенным церковью на аборты. Исследование, проведенное Институтом Алана Гаттмейчера, выявило еще один интересный факт: половина женщин, сделавших аборты в 1987 г., сообщили, что они предохранялись от беременности в течение всего того месяца, в который они забеременели. Это прямо противоречит представлению о том, что большинство женщин, делающих аборты, либо не знают о существовании противозачаточных средств, либо не хотят обременять себя заботами, связанными с их применением; следующий пример подтверждает ошибочность такого мнения. 23-летняя женщина, окончившая колледж: в студенческие годы я влюбилась в одного парня и жила с ним. У нас был бурный роман, но мы были очень осмотрительны: я пользовалась диафрагмой, а он презервативами. Вы сможете себе представить, в каком мы были шоке, когда выяснилось, что я беременна. Мы никогда не "забывали" о противозачаточных средствах; мы даже использовали одновременно два средства. И все же когда я рассказала обо всем своей лучшей подруге, она стала упорно убеждать меня, что в какой-то раз мы допустили оплошность и забыли принять меры. "Может быть, – говорила она, – вы были пьяные и не помните об этом". Меня обидело такое отношение, и я поняла, с какой легкостью люди могут высказывать о поведении других предположения, которые просто неверны. (Из картотеки авторов) Как видно из табл. 6.3, большинство женщин, сделавших аборты в 1985 г., никогда не рожали. Менее чем одна из 20 таких женщин, сделала в прошлом 3 или более абортов. Это позволяет допустить, что немногие женщины полагаются на аборт как на способ регуляции рождаемости; однако некоторые из тех, кто выступает против легализации абортов, утверждают, что эта практика широко распространена. Таблица 6.3 Распределение женщин, прошедщих в 1985 г. через легальный аборт, по числу уже имеющихся у них детей и сделанных в прошлом абортов (по данным из Morbidity and Mortality Weekly Report 38: SS-2, Table 15 and 16, September 1989) Распределение по числу рожденных в прошлом живых детей, %
Распределение по числу сделанных в прошлом абортов, %
Методы искусственного абортаВыбор метода аборта зависит главным образом от срока беременности. В течение первого триместра чаще всего применяют вакуумную аспирацию. После расширения цервикального канала в матку вводят небольшую пластиковую трубочку; ее подсоединяют к вакуум-генератору и осторожно отсасывают из матки ткани плода, плаценту и плодные оболочки (рис. 6.11). Вся процедура занимает всего 10-15 мин.
Рис. 6.11 Вакуумная экстракция Эмбрион и зародышевые оболочки отсасывают из матки. Во втором триместре беременности применяют расширение (шейки матки) и удаление (плода) – метод, сходный с вакуумной экстракцией. После расширения цервикального канала щипцами рассекают и удаляют плод, а затем с помощью аспирационной канюли отсасывают плаценту и остатки плода. После этого металлической кюреткой осторожно выскабливают стенки матки, чтобы убедиться в удалении всех остатков тканей плода. Во втором триместре аборты иногда производят с применением фармакологических препаратов, стимулирующих сокращение матки, что приводит к изгнанию плода и плодных оболочек. Для индуцирования сократительной активности матки используют простагландины, которые инъецируют непосредственно в амниотический мешок, либо медленно вводят в вену, либо вкладывают во влагалище. При стимуляции аборта гипертоническим раствором его вводят в полость амниона. Оба метода занимают по нескольку часов; кроме того, они сопряжены с физическим и моральным дискомфортом, создаваемым сокращениями матки и извлечением мертвого зародыша через влагалище. В настоящее время аборт все реже производят методом расширения и выскабливания. Его используют при сроке беременности примерно 15 недель; это требует применения общего наркоза. После расширения цервикального канала полость матки выскабливают, удаляя ткани зародыша, плаценту и плодные оболочки. Гистеротомия представляет собой операцию, сходную с кесаревым сечением, которую можно проводить в течение всего второго триместра беременности. К ней прибегают редко и ее также проводят под общим наркозом. Некоторые люди полагают, что можно вызвать аборт, если есть определенную пищу, усиленно делать физические упражнения или применять другие "домашние средства", но это не так. А попытки прервать беременность, вводя в матку проволочную вешалку или вязальную спицу, крайне опасны и могут привести к тяжелой инфекции или вызвать кровотечение. Безопасность Благодаря совершенствованию методов прерывания беременности риск при аборте меньше, чем при вынашивании ребенка и родах: на 100 000 искусственных абортов приходится менее 4 летальных случаев, тогда как число смертей на 100 000 благополучных родов достигает 14 (Grimes, Gates, 1980; Koonin et al., 1988). Фактически среди здоровых женщин (т.е. не имевших до аборта серьезных медицинских проблем) вероятность умереть от легального аборта составляет в США менее 1 на 100 000 (Le Bolt, Grimes, Gates, 1982). Наиболее безопасны аборты в первом триместре беременности, в более поздние сроки эта процедура чаще вызывает такие осложнения, как кровотечение, инфекции и прободение матки. Нет никаких серьезных данных, свидетельствующих о том, что правильно произведенный аборт может в дальнейшем привести к бесплодию. В нескольких работах было показано, что у женщин, сделавших два или более абортов, при последующих беременностях наблюдается повышенная частота выкидышей (Harlap et al., 1979; Levin et al., 1980; Madore et al., 1981), преждевременных родов и рождения маловесных детей (World Health Organization, 1978). Психологические аспекты абортаДля большинства женщин благотворное эмоциональное воздействие аборта перевешивает психологический риск (Osofsky et al., 1971; Niswander, Singer, Singer, 1972; Nadelson, 1978). Если исключить случаи осложненных абортов, ни в одном из многочисленных исследований не было обнаружено существенного повышения случаев психических расстройств после аборта (Holden, 1989). В сущности психологические проблемы, возникающие после прерывания беременности, встречаются гораздо реже, чем послеродовая депрессия. Более того, многие женщины сообщают о значительном успокоении, наступающем после аборта (Н.Р. David, 1978). Вот что рассказала одна пациентка: "Когда я обнаружила, что забеременела, мне показалось, что впереди мрак. Как только мне сделали аборт, я вновь ощутила над собой солнце" (из картотеки авторов). Тем не менее женщины, перенесшие аборт, довольно часто говорят о чувстве вины, грусти и утраты. Справиться с этими реакциями им помогают психологи. В своем докладе президенту начальник департамента медицины К.Э. Кооп (который сам был противником абортов) не смог назвать никаких серьезных психологических последствий аборта. Кооп писал, что "имеющиеся в настоящее время научные данные... не могут быть использованы для поддержки ни противников, ни сторонников аборта" (Коор, 1989). Кооп полагал, что вследствие таких методологических недостатков, как отсутствие контрольных групп, очень низкая доля проспективных исследований и нерепрезентативность выборок, надежные выводы о психологических или физических воздействиях аборта делать нельзя. Позднее стало известно, что в докладе Коопа на самом деле говорилось об относительной безопасности абортов, однако соответствующие строки были подвергнуты цензуре со стороны высокопоставленных правительственных чиновников (The New York Times, 1989; Science, 1989). Впоследствии Американская психологическая ассоциация организовала специальную комиссию, в задачу которой входил сбор данных по психологическим реакциям американских женщин после легальных абортов. Вывод этой комиссии гласил: легальное прерывание нежелательной беременности, произведенное в первом триместре, "не оказывает отрицательного влияния на психику большинства женщин; депрессивные состояния вследствие аборта чрезвычайно редки" (Adler et al., 1990). Реакции на аборт со стороны мужчин традиционно уделяется мало внимания. Известно, что к решению вопроса об аборте они, как правило, подходят с позиций разума, однако после того как все произошло, начинают испытывать боль, обиду или гнев (Shostak, McLouth, Seng, 1984). Лишь в нескольких клиниках, производящих аборты, психологи консультируют не только женщин, решившихся прервать беременность, но и их партнеров. По словам одного консультанта, позиция мужчины в данном вопросе его не интересует, "ведь беременна-то женщина, и меня беспокоят ее чувства". Пусть мужчины ищут себе собственных психиатров, если им это нужно". Хотя не все психологи разделяют эту точку зрения, многие из них говорят, что мужчины не нуждаются в их услугах. Психологические аспекты использования противозачаточных средствПочему некоторые люди, желающие избежать беременности, либо не пользуются противозачаточными средствами, либо нарушают правила их применения? Наиболее распространенная причина – отсутствие необходимых знаний. Иллюстрируя эту точку зрения, Зельник и Кантнер (Zelnik, Kantner, 1979) сообщают, что примерно половина женщин в возрасте от 15 до 19 лет, живущих половой жизнью, считали, что они слишком молоды, чтобы забеременеть (табл. 6.4). Среди жительниц городов, имеющих детей, лишь одна треть знала, в какой период менструального цикла особенно велика вероятность забеременеть; в возрастной группе моложе 21 года только 10% имели об этом верное представление (Presser, 1977). Таблица 6.4 Расовая принадлежность женщин 15-19 лет, имевших неоднократные половые контакты без применения противозачаточных средств (Zelnik, Kantner, 1989)
Но недостаточной осведомленностью нельзя объяснить тот факт, что многие люди, понимающие, как происходит зачатие и какова его вероятность, тем не менее не прибегают к противозачаточным средствам или же пользуются ими нерегулярно. В этом вопросе чрезвычайно важна личная мотивация. Не вызывает сомнений, что некоторые люди действительно стремятся избежать беременности, тогда как другим просто хочется, чтобы она наступила позднее и они не огорчаются, если зачатие произошло. Чем сильнее пары стремятся избежать беременности, тем вероятнее, что они изберут какое-нибудь эффективное противозачаточное средство и будут систематически применять его. Однако на эту мотивацию могут оказывать влияние другие факторы: забывчивость, необъяснимая уверенность, что "со мной этого случится не может", неудовлетворенность тем или другим методом, желание доставить удовольствие партнеру или опасение последствий для здоровья. Приводимое ниже высказывание 23-летней женщины иллюстрирует типичную ситуацию: Я принимала таблетки в течение почти двух лет, но прочитав о том, чем я рискую, решила перейти на диафрагму. И очень скоро, буквально на третий раз, я забеременела. Теперь я снова вернулась к таблеткам – старое оно всегда надежнее. (Из картотеки авторов) Отказ от противозачаточных средств может объясняться стыдливостью, боязнью оказаться в глупом положении или негативным отношением к какому-то конкретному средству. Одна 24-летняя женщина рассказала нам, как она в течение получаса старалась ввести себе диафрагму и, не справившись с этой задачей, просто прекратила попытки, почувствовав себя униженной. Иногда людей беспокоит, что кто-то, обнаружив у них контрацептивы, поймет, что они занимаются или предполагают заняться сексом. Такая ситуация вполне реальна для подростков, опасающихся, что об этом узнают родители; однако это может волновать и женщину, если ее приятель случайно заметит в ее сумочке упаковку пенообразующих таблеток; она, возможно, вовсе не намерена была вступать с ним в какие бы то ни было сексуальные отношения, но такое "открытие" могло быть истолковано, как если бы она хотела или даже ожидала этого. Некоторые люди считают, что половой акт в пылу страсти – это прекрасно, и если планировать его заранее, то он превращается во что-то механическое, прозаическое или даже аморальное. Многие пары, регулярно использующие контрацептивы, иногда позволяют себе сексуальную свободу. В таких случаях они решают отдаться своим бурным чувствам и сделать все более естественным. Многие пары, применяющие физиологический метод, находят секс более обольстительным именно в те дни, когда от него следует воздержаться. В некоторых случаях к отказу от противозачаточных средств или к неправильному их применению могут привести разные взгляды партнеров на проблему продолжения рода, их враждебность, соперничество или личные планы. Мужчина, который настаивает на использовании прерванного полового акта, может сделать секс неприятным для своей партнерши. Женщина может манипулировать партнером, ограничивая свою доступность ("Моя диафрагма сдвинулась" или "Я нездорова") или же, наоборот, стараясь забеременеть, чтобы вынудить своего партнера жениться, предотвратить разъезд или развод (Sandberg, 1976). Вопрос о том, кто должен принять на себя ответственность за противозачаточные меры, может оказаться очень острым, особенно если женщина занималась этим очень долго, а затем решила перенести заботы на своего партнера. Наконец следует упомянуть еще об одном психологическом аспекте использования противозачаточных средств. Пары, у которых возникают сексуальные проблемы, часто перестают уделять должное внимание противозачаточным мерам или вообще прекращают их применение. Иногда они считают, что их сексуальные трудности возникли или усилились именно из-за применения противозачаточных средств. Распространено мнение, что при наличии сексуальных проблем зачатие маловероятно (люди, придерживающиеся такой точки зрения, будут "слегка" потрясены, обнаружив, как они ошиблись). Бывает также, что отказ от контрацепции используется как своего рода психологический тактический ход с целью показать, что "секс, в сущности, не так уж и важен", или же, наоборот, желая сделать половой акт более интимным и волнующим. Будущее контрацепцииВсе согласны с тем, что нынешние противозачаточные методы далеки от совершенства с точки зрения безопасности, обратимости, эффективности и удобства применения. Для устранения всех этих недостатков в настоящее время проводятся многочисленные исследования. Новые направления в контрацепции для мужчинНеудивительно, что самый большой интерес вызывает возможность создания противозачаточных таблеток для мужчин. Теоретически контрацептивным действием обладают лекарственные препараты: 1) блокирующие образование сперматозоидов; 2) нарушающие процесс их созревания в яичках; 3) препятствующие продвижению сперматозоидов от яичек через эпидидимис и семявыно-сящие протоки в мочеиспускательный канал; 4) снижающие подвижность мужских половых клеток или их способность к капацитации. Уже найдены различные вещества, способные выполнять каждую из этих задач, однако все они либо не вполне эффективны, либо обладают недопустимыми побочными действиями. Например, комбинации эстрогена и гестагена (подобные используемым в "женских" таблетках) блокируют продукцию сперматозоидов, однако они сильно снижают интерес к сексу у большинства мужчин и часто ведут к импотенции. В настоящее время в стадии изучения находятся препараты, содержащие тестостерон и один из препаратов гестагена. По предварительным данным, они не оказывают как эстроген побочного действия на кровообращение и не нарушают половую функцию. Однако эти таблетки не очень эффективны для подавления продукции сперматозоидов на длительный срок (Segal, 1979). В одном сообщении из Китая указывается, что экстракт из хлопкового масла – госсипол – обладает контрацептивным действием на мужчин (National Coordinating Group for Male Contraceptive, 1978). Госсипол влияет на метаболизм спермы, что приводит либо к обездвижению сперматозоидов, либо к их гибели (Tong, Zhou, Zhou, 1982). Кратковременные побочные эффекты госсипола, выражающиеся в головокружении, усталости, сухости во рту и нарушении пищеварения, отмечались у 10% мужчин; 5% мужчин сообщали о понижении полового влечения или о проблемах с потенцией, однако вопрос об обратимости воздействия госсипола на продукцию спермы остается открытым (Liskin, Pile, Quillin, 1983). Более того, есть данные, что от 10 до 20% мужчин, принимавших госсипол, остались бесплодными после прекращения приема этого вещества (Ziporyn, 1984). Это обстоятельство резко понижает привлекательность подобного противозачаточного средства. Более многообещающим средством представляется синтетическая форма ингибина – белкового вещества, образующегося в яичках и обеспечивающего обратную связь с гипоталамусом и гипофизом через регуляцию секреции ФСГ (Sairam et al., 1984). Если клинические испытания ингибина покажут, что данный препарат действительно подавляет продукцию спермы, не оказывая влияния на сексуальность, можно будет говорить о решающем прорыве в поисках эффективного мужского противозачаточного средства обратимого действия. Разработка новых методов мужской контрацепции ведется, кроме того, по следующим направлениям: 1. Создание вакцины или лекарственного вещества, блокирующего секрецию ФСГ гипофизом, поскольку этот гормон регулирует продукцию спермы и не оказывает влияния на сексуальность. 2. Создание вакцины, снижающей активность ферментов сперматозоида, необходимых ему для проникновения в яйцеклетку. 3. Использование ультразвука для создания временной стерильности путем блокирования продукции сперматозоидов. Новые направления в контрацепции для женщинСовершенствованием женских противозачаточных средств в настоящее время занимаются многие группы ученых. Один из наиболее перспективных подходов – попытка создать вакцину против беременности, которая активизируется только в случае зачатия, отличается надежностью и проста в употреблении. К числу испытываемых в настоящее время вакцин относится вакцина, действие которой направлено против хорионического гонадотропина человека – гормона, секретируемого плацентой (именно этот гормон выявляют тесты на беременность); такие вакцины предупреждают беременность, не нарушая овариальный или менструальный циклы. В настоящее время делается также попытка синтезировать препарат, способный блокировать секрецию прогестерона желтым телом (производное проовулировавшего фолликула, вырабатывающего гормоны на ранней стадии беременности). Такое соединение должно препятствовать имплантации яйцеклетки и индуцировать менструацию, независимо от того, произошло зачатие или нет. С этой концепцией тесно связано новое лекарственное вещество, полученное в Европе, которое способно блокировать зачатие и прервать беременность. Данный препарат (RU486) представляет собой антагонист прогестерона, т.е. подавляет действие этого гормона, необходимого для подготовки слизистой матки к имплантации оплодотворенной яйцеклетки и поддержания беременности. При клиническом испытании RU486 вызывал аборт у 85% беременных женщин, принимавших этот препарат не позднее 10 дней после ненаступившей в положенный срок менструации (Couzinet et al, 1986). Эффективность RU486 была впоследствии подтверждена на тысячах женщин (свыше 95% абортов при семинедельной беременности) (Baulieu, 1989a; Cherfas, 1989). Сочетание RU486 с сульпрастоном – препаратом, сходным с простаг-ландином, позволяет добиться еще более высоких показателей. Таким образом, если женщина хочет избежать беременности после незащищенного полового акта или если одна менструация уже пропущена, ей следует принять таблетку RU486, которая либо предотвратит беременность, либо прервет ее на самых ранних стадиях без хирургического вмешательства. Хотя в США RU486 еще не получил одобрения на правительственном уровне, во Франции и в Китае этот препарат появился в продаже в 1988 г. (The New York Times, September 24, 1988, p. 1 and 8). Создатель RU486 д-р Этьен-Эмиль Больё развернул активную рекламную компанию своего препарата. Он возражает против названия, в которое бы входило слово "аборт", считая, что этот термин автоматически вызывает негативное отношение: "Меня возмущает, когда люди относятся к прерыванию беременности на очень ранних стадиях как к убийству младенца, моральному или физическому", заявил Больё (Greenhouse, 1989). Он предлагает называть свой препарат "контргестативным". Важно представить себе, что RU486 имеет широкую область применения. Помимо его использования для лечения рака молочной железы и опухолей мозга, он может применяться как эффективное противозачаточное средство. Если принимать RU486 в течение первой, фолликулярной фазы менструального цикла, он как антагонист прогестерона блокирует овуляцию; возможно, в будущем данный препарат будут использовать главным образом именно с этой целью (Cherfas, Palca, 1989). В последние годы предпринимаются попытки создать препарат в виде таблетки, жидкости или влагалищных тампонов, способных вызвать кровотечение и принимаемых в день, когда должна наступить менструация. В настоящее время изучаются разные синтетические аналоги простагландинов, и хотя все они обладают по крайней мере 90%-ной эффективностью, их применение, как правило, сопровождается недопустимо высокой частотой отрицательных побочных явлений. Ведутся также поиски факторов, способных блокировать сигналы от гипоталамуса к гипофизу, запускающие секрецию ЛГ; это позволило бы разрушать важное звено в инициации овуляции. Теоретически уменьшить вероятность имплантации можно блокируя перемещение оплодотворенной яйцеклетки по маточной трубе, однако эта возможность пока еще недостаточно изучена. Ведется работа по улучшению гормональных противозачаточных средств для женщин: разрабатываются препараты длительного действия, не содержащие эстрогена (во избежание нежелательных побочных эффектов). Их вводят в организм путем инъекций или же имплантируя в виде маленьких капсул под кожу; препараты могут быть помещены также в пластмассовые вагинальные кольца, из которых они постепенно выделяются. В настоящее время женщина, которая хочет на длительное время обезопасить себя от беременности, фактически может с помощью имплантата, вживленного под кожу плеча, постоянно иметь при себе пятилетний запас гормонального противозачаточного препарата. Этот имплантат (Норплант) содержит шесть маленьких капсул из силастика, наполненных гормоном левоноргестрелом – тем самым гестагеном, который содержится во многих минитаблетках; считается, что эти капсулы обладают таким же противозачаточным действием, как минитаблет-ки. Контрацептив, медленно освобождающийся из капсул, не всегда предотвращает овуляцию, однако препятствует зачатию двумя способами: уплотняя слизистую матки (затрудняя сперматозоиду прохождение вверх по маточным трубам) и блокируя имплантацию. Главный недостаток этого средства состоит в том, что у многих женщин оно вызывает аномальные менструальные кровотечения (однако в течение года эта проблема обычно теряет остроту). Во многих странах в настоящее время в качестве противозачаточного средства длительного действия используется синтетическая форма прогестерона, называемая медроксипрогестеронацетатом (МПА). В США торговое название этого препарата Depo-Provera. МПА инъецируют раз в три месяца (так что женщина не должна постоянно помнить о необходимости принимать его), и он почти так же эффективен, как комбинированные препараты. К недостаткам Depo-Provera следует отнести: возможность бесплодия после длительного применения и токсичность, установленную на животных; кроме того, имеются данные, что при длительном применении МПА может вызвать рак матки (Maine, 1978; Family Planning Perspectives, 1979). Однако при дальнейшем исследовании этого препарата не было обнаружено связи между МПА и какой-либо формой рака у человека (Liang et al., 1983; Rosenfield et al., 1983). Большой интерес вызывают также различные нехирургические способы стерилизации женщин. Эти методы необратимы; они состоят в перекрывании маточных труб на участке их соединения с маткой. Через влагалище и цервикальный канал в матку с помощью специального инструмента вводят материал, вызывающий образование толстой рубцовой ткани в месте вхождения маточных труб; при этой операции нет необходимости делать разрез или применять наркоз. Эффективность данного метода изучается уже в течение 10 лет, однако полученные результаты неоднозначны. Чем кончаются нежелательные беременностиНежелательная беременность может закончиться либо рождением ребенка, либо абортом, либо выкидышем. Ниже приведены соответствующие данные для женщин США, относящихся к разным возрастным группам. Интересно отметить, что процент женщин, решающихся на аборт, очень близок для всех возрастных групп в интервале от 15 до 34 лет. Источник данных: J. Darroch Forest, Sushella Singh, "Public Sector Savings Resulting from Expenditures for Contraceptive Services", Family Planning Perspectives, v. 22, No. 1, 1990.
Почему США отстают в разработке противозачаточных средств?После того как в продаже появились противозачаточные таблетки и ВМС, в США не было создано ни одного действительно нового метода регуляции рождаемости. Более того, исследования, связанные с разработкой новых контрацептивов, замедлились. Некоторые причины этого изложены ниже. Все крупные фармацевтические фирмы США, за исключением одной, прекратили научные исследования в области контрацепции вследствие предъявлявшихся им судебных исков (приводивших во многих случаях к многомиллионным штрафам) и очень сложной дорогостоящей процедуры испытания противозачаточных средств. Поддержка со стороны различных фондов, которая традиционно была главным источником финансирования исследований в области контрацепции, за последнее десятилетие заметно сократилась, а государственное финансирование столь мало, что едва покрывает потери за счет инфляции. Более активное участие частного капитала сдерживается экономическими факторами, поскольку рынок для удачной противозачаточной вакцины или таблетки, принимаемой один раз в месяц, не так велик, чтобы сулить большие прибыли. Фармацевтические фирмы не решаются активно вступать на рынок противозачаточных средств, опасаясь политических и экономических акций со стороны противников аборта, в том числе бойкота со стороны потребителей. Что можно сделать, чтобы изменить ситуацию? Помимо очевидной меры – увеличения числа грантов, предоставляемых федеральными властями и различными фондами для исследований в области контрацепции, Национальный совет по научным исследованиям в области медицины предложил два чрезвычайно важных шага (Mastroianni, Donaldson, Kane, 1990): FDA следует упростить процедуру испытания новых противозачаточных средств и "быть готовым одобрить противозачаточный препарат или приспособление,если оно обеспечивает определенную безопасность для какой-то группы пользователей" даже при условии, что его применение сопряжено с некоторым риском. Следует провести в жизнь новый федеральный закон об ответственности за продукт, который бы защищал производителей противозачаточных средств от уплаты больших сумм по искам в тех случаях, когда они выполняют все требования FDA, регламентирующие создание и проверку нового лекарственного препарата или приспособления, а их продукт снабжен соответствующими предупреждениями для потребителя. Сходный закон уже был принят с целью защиты производителей вакцин, предохраняющих детей от таких заболеваний, как корь или свинка. Но поскольку контрацепция – одна из жгучих политических проблем, маловероятно, что подобная мера может быть обеспечена в ближайшем будущем. Специальное резюме общего доклада комитета заканчивалось словами: "Если не предпринять немедленных шагов к изменению существующей политики в этой области, выбор противозачаточных средств в США в следующем столетии не будет сколько-нибудь существенно отличаться от нынешнего" (Mastroianni, Donaldson, Kane, 1990). Такое положение вещей весьма печально для страны, которая гордится своими медицинскими и научными достижениями. Источник: Committee on Contraceptive Development, 1990; Mastroianni, Donaldson, Kane, 1990. ВыводыХарактеристика различных методов контрацепции, рассмотренных в этой главе, представлена в табл. 6.5. Таблица 6.5 Характеристика различных методов контрацепции (по данным Hatcher et al., 1986; Jones, Forrest, 1989; Population Reports; research reviews)
Вопросы для размышления 1. Изложите свои представления о том, каким должен быть идеальный противозачаточный метод. В чем состоит самый важный критерий? Каковы другие желательные качества? Существует ли метод, приближающийся к этому идеалу? 2. Относятся ли мужчины к применению противозачаточных мер с такой же ответственностью и аккуратностью, как женщины? Почему до сих пор создан лишь один надежный и обратимый способ мужской контрацепции (т.е. презерватив)? 3. ВМС представляет собой удобное и эффективное противозачаточное средство, безопасное для большинства женщин. Тем не менее известно, что многие фирмы не хотят заниматься продажей ВМС, опасаясь судебных исков. Справедливо ли это по отношению к американским женщинам? Как можно разрешить эту проблему? Не должна ли торговля следить за наличием на рынке противозачаточных средств, так же как она контролирует другие потребительские товары и услуги в нашем обществе? 4. Реагирует ли большинство мужчин и женщин отрицательно на применение презервативов? Можете ли вы посоветовать, как сделать презервативы более приемлемыми для тех, кто отказывается пользоваться ими? 5. Как вы полагаете, в какой степени (среди ваших друзей и знакомых) аборт используется как средство контроля над рождаемостью? Иными словами, насколько широко распространена практика отказа от противозачаточных средств просто потому, что "Ведь всегда можно сделать аборт"? 6. Считаете ли вы, что RU486 (таблетки, вызывающие аборт) следует легализовать в США (как это уже сделано в некоторых других странах)? Почему это надо, или не надо, делать? Cм. далее – Часть 2. Развитие сексуальности См. Оглавление Источник: http://www.neuro.net.ru/bibliot/sexhealth/human_sexuality/pred.html _______________См. также разделы: Цикл лекций по половой грамотностиПоказания и противопоказания к приему гормональной контрацепии и другие разделы сайта
, 26.11.2004
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||